Целіакія
Содержание
Що таке целіакія?
 Целіакія, також відома як глютенова ентеропатія, є імунним захворюванням, викликаним глютеном (у людини розвивається непереносимість глютену). Глютен — це група білків, які містяться в зернових культурах, таких як пшениця, жито, ячмінь та їх гібриди, включаючи тритикале.
Целіакія, також відома як глютенова ентеропатія, є імунним захворюванням, викликаним глютеном (у людини розвивається непереносимість глютену). Глютен — це група білків, які містяться в зернових культурах, таких як пшениця, жито, ячмінь та їх гібриди, включаючи тритикале.
Захворювання розвивається у людей, які мають генетичну схильність, зокрема з наявністю антигенів HLA-DQ2 або HLA-DQ8. Під впливом глютену в організмі починають вироблятися специфічні антитіла, такі як антитіла до тканинної трансглютамінази типу 2 (TG2), антиендомізіальні антитіла (EMA) і антитіла до дезамінованих пептидів гліадину (DGP). Це викликає аутоімунну запальну реакцію, що призводить до атрофії ворсинок слизової оболонки тонкої кишки.
Антитіла до глютену можна виявити у близько 1% населення. Ризик розвитку целіакії підвищується у пацієнтів з цукровим діабетом I типу, аутоімунними захворюваннями печінки або щитоподібної залози, із синдромом Дауна, синдромом Шерешевського — Тернера, синдромом Вільямса, нефропатією IgA, дефіцитом IgA, а також у родичів першого ступеня спорідненості.
Причини целіакії
Целіакія є генетично зумовленим захворюванням. Основним фактором ризику є наявність певних генетичних маркерів, таких як HLA-DQ2 або HLA-DQ8. Проте не у всіх людей з цими маркерами розвивається целіакія.
Клінічна картина
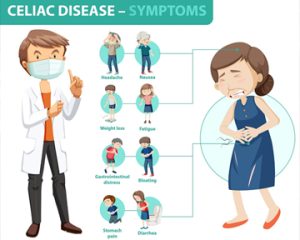
 Целіакія — це захворювання, яке може виявлятися різними симптомами, включаючи як шлунково-кишкові, так і позакишкові прояви.
Целіакія — це захворювання, яке може виявлятися різними симптомами, включаючи як шлунково-кишкові, так і позакишкові прояви.
Симптоми целіакії можуть змінюватися від легких до тяжких і включають наступні.
- Основні симптоми целіакії
- Шлунково-кишкові прояви: характеризуються хронічною діареєю, болем в животі, здуттям, симптомами гастроезофагеального рефлюксу, зменшенням маси тіла, афтами у роті, блюванням та симптомами синдрому подразненого кишечнику. Запор фіксується рідше.
- Шкірні прояви: найхарактернішим є герпетиформний дерматит.
- Гематологічні прояви: анемія може бути однією з перших ознак захворювання.
- Порушення з боку сечостатевої системи: затримка статевого дозрівання та першої менструації у дівчаток.
- Неврологічні прояви: включають епілепсію, мігрень, депресію, атаксію та периферичну полінейропатію.
- Інші симптоми: м’язова слабкість, низький ріст та проблеми із зубною емаллю, порушення всмоктування вітамінів та, як наслідок, — їх дефіцит.
Природний перебіг захворювання залежить від дотримання безглютенової дієти.
Целіакія може призвести до серйозних ускладнень, якщо вона не діагностована або не лікується:
- ускладнення з боку шлунково-кишкового тракту: включають рак різних частин травної системи, лімфому тонкої кишки та резистентну форму целіакії, при якій симптоми зберігаються навіть при дотриманні дієти;
- гематологічні ускладнення: неходжкінська лімфома та гіпоспленізм;
- сечостатеві ускладнення: безпліддя, викидні, передчасні пологи та менопауза;
- ускладнення з боку кісток: остеопороз та остеомаляція.
Важливо звернути увагу на ці симптоми та звернутися до фахівця за перших проявів целіакії.
Целіакія: діагностика
Целіакія — це захворювання, при якому потрібна точна діагностика для його підтвердження. Для достовірності діагностики необхідно враховувати споживання глютену: мінімум 10 г глютену на день (еквівалент 4 скибочки хліба) протягом не менше 6 тиж. Однак результати останніх досліджень демонструють, що нижчі дози глютену (більше 3 г на день протягом 2 тиж або 10 г протягом 18 днів) також можуть бути достатніми.
Методи діагностики
- Лабораторні випробування
- Залізодефіцитна анемія — часто діагностований симптом у дорослих.
- Зниження рівня заліза, фолієвої кислоти, кальцію та вітамінів D та B12 у плазмі крові.
- Гіпоальбумінемія, що пов’язано із втратою білка через кишечник.
- Підвищена активність амінотрансфераз (АсАТ, АлАт).
- Серологічні випробування
- Аутоантитіла до TG2 та EMA класу IgA. При дефіциті IgA визначають антитіла IgG класу.
- Серонегативна целіакія становить 6–22% всіх випадків.
Серологічні тести відіграють важливу роль у діагностиці целіакії. Ці тести дозволяють виявити специфічні антитіла в крові, які можуть свідчити про достовірність встановленого діагнозу. Ось основні показання до проведення серологічної діагностики:
- скринінг у пацієнтів із підозрою на целіакію: якщо у пацієнта виявлено симптоми, які можуть вказувати на целіакію, серологічні тести можуть бути першим кроком у діагностиці. Результати цих тестів можуть допомогти лікарю визначити, чи потрібна біопсія тонкої кишки для підтвердження діагнозу;
- скринінг у групах із підвищеним ризиком захворюваності: деякі групи людей мають підвищений ризик розвитку целіакії, включаючи тих, хто має родичів першого ступеня спорідненості з діагностованою целіакією або певними генетичними порушеннями. Для цих груп рекомендується регулярний скринінг на целіакію;
- оцінка дотримання безглютенової дієти: якщо у пацієнта вже діагностована целіакія і він дотримується безглютенової дієти, результати серологічних тестів допомагають оцінити, наскільки ефективно пацієнт дотримується дієти. Якщо пацієнт суворо дотримується безглютенової дієти, рівні антитіл повинні знизитися.
- Ендоскопія
- Характеризується змінами у дванадцятипалій кишці, такими як згладженість ворсинок, мозаїчна структура слизової оболонки та просвічування кровоносних судин.
- Гістологічне дослідження
- Основний метод діагностики. Ознаки включають атрофію ворсинок та збільшення кількості лімфоцитів.
Процедура забору біоптату: біоптати слизової оболонки беруть із дванадцятипалої кишки. Зазвичай проводиться забір 1–2 зразків, що забезпечує достатню кількість тканини для аналізу та підвищує ймовірність виявлення характерних ознак целіакії.
Гістологічні ознаки целіакії: найбільш характерною ознакою целіакії на гістологічному рівні є атрофія кишкових ворсинок. Ці мікроскопічні вирости слизової оболонки зазвичай відповідальні за всмоктування харчових речовин. За целіакії вони стають укороченими або повністю зникають. Крім того, відзначають збільшення числа ендоепітеліальних лімфоцитів, що вказує на імунну відповідь організму. Ще однією ознакою є гіпертрофія крипт — заглиблення у слизовій оболонці, розташовані між ворсинками.
В цілому гістологічне дослідження відіграє вирішальну роль у підтвердженні діагнозу целіакії, доповнюючи клінічну картину та результати інших діагностичних методів.
- Генетичне тестування:
- Відсутність антигенів HLA-DQ2 або -DQ8 виключає ймовірність целіакії.
Важливо проводити діагностику в комплексі, враховуючи всі симптоми та результати досліджень, щоб точно визначити наявність чи відсутність захворювання.
Диференційна діагностика
 Целіакія — це захворювання, при якому організм реагує на глютен, що міститься в деяких зернових. Однак симптоми целіакії можуть бути схожі на прояви інших захворювань, що робить діагностику складною. Для правильного діагнозу важливо провести диференційну діагностику.
Целіакія — це захворювання, при якому організм реагує на глютен, що міститься в деяких зернових. Однак симптоми целіакії можуть бути схожі на прояви інших захворювань, що робить діагностику складною. Для правильного діагнозу важливо провести диференційну діагностику.
- Алергія на пшеницю: це імунна відповідь на білки пшениці, яка може викликати різні симптоми на шкірі, включаючи шкірні реакції, порушення дихання та шлунково-кишкові симптоми.
- Гіперчутливість до глютену, не пов’язана з целіакією: це стан, при якому у пацієнтів відмічають симптоми після споживання глютену, але не виявляють антитіл, характерних для целіакії.
- Інші причини ентеропатії (пошкодження слизової оболонки тонкої кишки):
- хронічний лямбліоз: паразитарне захворювання, спричинене лямбліями;
- тропічна спру: характеризується розвитком мальабсорбції та мегалобластичної анемії;
- квашіоркор: тяжкий стан недостатності харчування (дистрофія на фоні нестачі білка в раціоні);
- нервова анорексія: психічний розлад, коли пацієнт відмовляється від їжі;
- харчова гіперчутливість: алергічна реакція на певні продукти;
- інфекційні захворювання: вірусні (наприклад ВІЛ) та бактеріальні (наприклад туберкульоз);
- хвороба Уїппла: рідкісне захворювання, спричинене бактерією Tropheryma whipplei;
- наслідки опромінення;
- імунодефіцитні стани: наприклад, гіпогаммаглобулінемія або загальний варіабельний імунодефіцит;
- хвороба Крона: хронічне запальне захворювання кишок;
- виразковий ентерит та лімфома тонкої кишки.
Лікування
На даний момент єдиним ефективним методом лікування целіакії є суворе довічне виключення продуктів, що містять глютен, з раціону харчування. Це допомагає відновити пошкоджену слизову оболонку тонкої кишки та запобігти подальшим ускладненням.
Безглютенова дієта: довічне виключення з раціону продуктів, що містять глютен. Це включає всі продукти з пшениці, жита, тритикале та ячменю. У деяких країнах, включаючи Україну, рекомендується також виключити овес через можливість його змішування з іншими злаками.
Дозволені продукти
- Молочні продукти, яйця, всі види м’яса та м’ясних виробів (за умови відсутності домішок, що містять глютен), риба, овочі, фрукти, горіхи.
- Безглютенові злаки, такі як рис, кукурудза, соя, тапіока, гречка.
- Усі жири, цукор, мед, приправи, кава, чай, какао.
- Хлібобулочні вироби, торти та десерти, виготовлені з продуктів, що не містять глютену.
Заборонені продукти
- Вироби із пшениці, жита, ячменю та вівса.
- Булки, звичайний хліб, хліб із цільного зерна, хрусткі хлібобулочні вироби.
- Звичайні макарони, манна, ячмінна, вівсяна каші.
- Торти, печиво, солодощі, що містять глютен.
 У разі дефіциту певних вітамінів та мінералів може бути показано призначення препаратів заліза, фолієвої кислоти, кальцію/вітаміну D, а іноді й вітаміну В12.
У разі дефіциту певних вітамінів та мінералів може бути показано призначення препаратів заліза, фолієвої кислоти, кальцію/вітаміну D, а іноді й вітаміну В12.
Імуносупресивна терапія: у деяких випадках, коли целіакія стійка до лікування та не відповідає на безглютенову дієту, можуть бути застосовані імуносупресивні препарати, такі як глюкокортикоїди, азатіоприн або циклоспорин. Ці препарати допомагають пригнічувати імунну систему та зменшувати вираженість запалення.
Целіакія — це серйозне захворювання, яке вимагає суворого дотримання дієти. При своєчасній діагностиці та правильному лікуванні більшість пацієнтів можуть вести повноцінний спосіб життя без ускладнень.