Зарсио® (Zarzio®)
Зарсио инструкция по применению
Состав
Филграстим - 30 млн МЕ
Фармакологические свойства
фармакодинамика. Активным веществом препарата является филграстим — рекомбинантный человеческий гранулоцитарный колониестимулирующий фактор (Г-КСФ). Филграстим проявляет такую же биологическую активность, как и эндогенный человеческий Г-КСФ, и от последнего отличается тем, что представляет собой негликозилированный белок с дополнительным N-концевым остатком метионина. Филграстим, который получают по технологии рекомбинантной ДНК, выделяют из клеток бактерии Esherichia coli, в состав генетического аппарата которых введен ген, кодирующий белок Г-КСФ.
Человеческий гранулоцитарный колониестимулирующий фактор — гликопротеин — регулирует образование функционально активных нейтрофилов и их выход в кровь из костного мозга. Филграстим значительно увеличивает количество нейтрофилов в периферической крови уже в течение первых 24 ч после введения и одновременно приводит к некоторому увеличению количества моноцитов. Увеличение количества нейтрофилов при применении препарата в диапазоне рекомендуемых доз зависит от величины дозы. Их функциональные свойства нормальные или усиленные, о чем свидетельствуют результаты исследования хемотаксиса и фагоцитоза. После окончания лечения количество нейтрофилов в периферической крови снижается на 50% в течение 1–2 дней и до нормального уровня — в течение 1–7 дней.
Применение филграстима значительно снижает частоту, тяжесть и продолжительность нейтропении у больных после химиотерапии цитостатиками или миелоаблативной терапии с последующей пересадкой костного мозга. Применение филграстима, как первичное, так и после химиотерапии, активирует клетки — предшественники гемоцитов периферической крови (КПГПК). Эти аутологичные КПГПК можно забирать у больного и вводить ему после лечения цитостатиками в высоких дозах вместо пересадки костного мозга или как дополнение к ней. Введение КПГПК ускоряет восстановление кроветворения, уменьшает опасность развития геморрагических осложнений и потребность в переливании тромбоцитарной массы. У детей и взрослых с тяжелой хронической нейтропенией (ТХН) филграстим стабильно увеличивает количество нейтрофилов в периферической крови и снижает частоту инфекционных осложнений.
Фармакокинетика. Как при в/в, так и при п/к введении препарата наблюдается положительная линейная зависимость его концентрации в плазме крови от дозы. После п/к введения рекомендуемых доз препарата концентрация в сыворотке крови превышает 10 нг/мл в течение 8–16 ч; объем распределения в крови составляет около 150 мл/кг. Как после п/к, так и после в/в введения элиминация препарата из организма соответствует кинетике 1-го порядка. Среднее значение Т½ филграстима из сыворотки крови составляет около 3,5 ч, а скорость клиренса — около 0,6 мл/мин на 1 кг. Непрерывное введение путем инфузии в течение 28 дней больным, которые выздоравливают после аутологичной пересадки костного мозга, не сопровождалось признаками кумуляции и увеличения Т½ препарата.
Показания Зарсио
уменьшение продолжительности и тяжести нейтропении у пациентов, получающих интенсивную миелосупрессивную химиотерапию цитотоксическими препаратами по поводу злокачественных новообразований (за исключением хронического миелолейкоза и миелодиспластического синдрома) и уменьшение продолжительности нейтропении у больных, получающих высокодозовую химиотерапию цитотоксическими препаратами с последующей аутологичной или аллогенной трансплантацией костного мозга.
Безопасность и эффективность применения филграстима подобны у взрослых и детей, получающих химиотерапию цитотоксическими средствами.
— Препарат показан с целью мобилизации периферических стволовых клеток крови (ПСКК).
— Длительное применение показано детям и взрослым с тяжелой врожденной, циклической или идиопатической нейтропенией и нейтропенией с абсолютным количеством нейтрофилов <0,5·109/л с целью увеличения количества нейтрофилов и снижения частоты инфекций.
— Лечение устойчивой нейтропении (абсолютное количество нейтрофилов ≤1,0·109/л) у пациентов с развернутой стадией ВИЧ-инфекции для снижения риска бактериальных инфекций, когда другие методы лечения нейтропении неуместны.
Применение Зарсио
терапию препаратом Зарсио можно проводить в лечебных учреждениях, где есть необходимое диагностическое оборудование. Врачи должны иметь опыт применения лекарственных средств, содержащих Г-КСФ, и лечения больных с гематологическими заболеваниями.
Процедуры мобилизации и афереза следует проводить при взаимодействии с врачами, которые имеют соответствующий опыт и возможность необходимого мониторинга клеток — предшественников гемопоэза.
Нейтропения у больных, получающих цитотоксическую химиотерапию по поводу злокачественных заболеваний. Рекомендуемая суточная доза составляет 0,5 млн ЕД/кг (5 мкг/кг) массы тела 1 раз в сутки. Первую дозу препарата следует вводить не ранее чем через 24 ч после курса цитотоксической химиотерапии. Препарат применять, пока общее количество нейтрофилов в клиническом анализе крови не превысит ожидаемый уровень и не достигнет нормы. После химиотерапии по поводу солидных опухолей, лимфом и лимфолейкоза длительность лечения до достижения указанных значений составляет до 14 дней. После индукционной и консолидационной терапии острого миелоидного лейкоза продолжительность лечения может быть значительно увеличена (до 38 дней) в зависимости от вида, дозы и схемы примененной цитотоксической химиотерапии.
У пациентов, получающих цитотоксическую химиотерапию, преходящее увеличение количества нейтрофилов обычно наблюдается через 1–2 сут после начала лечения препаратом Зарсио. Но для достижения стабильного терапевтического эффекта необходимо продолжать терапию, пока количество нейтрофилов не превысит ожидаемый минимум и не достигнет нормы. Не рекомендуется преждевременно отменять лечение до перехода количества нейтрофилов через ожидаемый минимум.
Способ введения. Препарат Зарсио применять в виде п/к инъекций или в/в инфузий в течение 30 мин 1 раз в сутки. В большинстве случаев преобладает п/к путь введения. При в/в введении однократной дозы продолжительность эффекта препарата может сокращаться. Клиническая значимость этих данных по применению многократных доз препарата не установлена. Выбор способа введения зависит от особенностей конкретной клинической ситуации и определяется для каждого больного в отдельности.
Больные, которые получают миелоаблативную терапию с последующей трансплантацией костного мозга. Рекомендованная начальная доза препарата Зарсио — 1 млн ЕД/кг (10 мкг/кг) массы тела в сутки. Первую дозу следует вводить не ранее чем через 24 ч после проведения цитотоксической химиотерапии, и не позднее чем через 24 ч после трансплантации костного мозга.
После максимального снижения числа нейтрофилов (надира) суточную дозу препарата Зарсио необходимо скорректировать в зависимости от изменения количества нейтрофилов (см. таблицу).
Подбор дозы препарата Зарсио в ответ на достижение надира.
| Абсолютное количество нейтрофилов (АКН) | Коррекция дозы препарата Зарсио |
| АКН >1·109/л в течение 3 сут подряд | Снижение дозы до 0,5 млн ЕД/кг |
| (5 мкг/кг) массы тела в сутки | |
| АКН >1·109/л в течение последующих 3 сут подряд | Отмена препарата |
| Если во время лечения АКН снижается до уровня <1·109/л, дозу препарата Зарсио повышать в соответствии с вышеупомянутой схемой | |
Способ введения. Препарат растворять в 20 мл 5% р-ра глюкозы и применять в виде короткой инфузии в течение 30 мин длительной п/к или в/в инфузии в течение 24 ч.
Мобилизация периферических стволовых клеток крови (ПСКК) у пациентов, получающих миелосупрессивную или миелоаблативную терапию с последующей аутологичной трансфузией ПСКК. Больные, которые получают миелосупрессивную или миелоаблативную терапию с последующей аутологичной трансплантацией ПСКК. Для мобилизации ПСКК при применении препарата Зарсио в качестве монотерапии рекомендуемая доза составляет 1 млн ЕД/кг (10 мкг/кг) массы тела в сутки в течение 5–7 сут подряд в виде длительной п/к инфузии в течение 24 ч. Проводить 1–2 сеанса лейкафереза на 5-е и 6-е сутки. В некоторых случаях дополнительно проводить 1 сеанс лейкафереза. Не следует менять дозу препарата до завершающего лейкафереза.
Для мобилизации ПСКК после миелосупрессивной химиотерапии рекомендуемая доза препарата Зарсио составляет 0,5 млн ЕД/кг (5 мкг/кг) массы тела в сутки ежедневно, начиная с первого дня после завершения курса химиотерапии, пока количество нейтрофилов перейдет ожидаемый минимум и не достигнет нормы. Лейкаферез следует проводить в течение периода роста АКН с <0,5·109/л до >5·109/л. Больным, которые не получали интенсивной химиотерапии, проводить 1 сеанс лейкафереза. В отдельных случаях рекомендуется проводить дополнительные сеансы лейкафереза.
Мобилизация ПСКК у здоровых доноров перед аллогенной трансплантацией ПСКК. Для мобилизации ПСКК перед аллогенной трансплантацией ПСКК для здоровых доноров рекомендуемая доза препарата Зарсио составляет 1 млн ЕД/кг (10 мкг/кг) массы тела в сутки в течение 4–5 сут подряд. Лейкаферез проводить с 5-го дня в случае необходимости продолжать до 6-го дня с целью получения 4·106 CD34+ клеток/кг массы тела реципиента.
Способ введения. Перед инфузией препарат растворять в 20 мл 5% р-ра глюкозы.
Длительная терапия для увеличения количества нейтрофилов и снижения частоты и продолжительности инфекционных осложнений у детей и взрослых с тяжелой наследственной, периодической или идиопатической нейтропенией (ТХН)
Наследственная нейтропения. Рекомендуемая начальная доза — 1,2 млн ЕД/кг (12 мкг/кг) массы тела в сутки путем однократной п/к инъекции или мелкими дозами.
Идиопатическая и периодическая нейтропения. Рекомендуемая начальная доза — 0,5 млн ЕД/кг (5 мкг/кг) массы тела в сутки однократно или мелкими дозами.
Подбор дозы. Препарат Зарсио вводить ежедневно до достижения и стабильного превышения показателя количества нейтрофилов 1,5·109/л. После достижения терапевтического эффекта определять минимальную эффективную дозу для поддержания этого уровня. Для поддержания необходимого количества нейтрофилов требуется длительное ежедневное введение препарата. Через 1–2 нед лечения начальную дозу можно удвоить или наполовину снизить в зависимости от эффективности терапии. В дальнейшем каждые 1–2 нед проводить индивидуальную коррекцию дозы для стабилизации среднего количества нейтрофилов в диапазоне от 1,5·109/л до 10·109/л. Больным с тяжелыми инфекциями можно применить схему с более быстрым повышением дозы. Безопасность применения филграстима при длительном лечении больных дозами Зарсио, превышающими 2,4 млн ЕД (24 мкг/кг) в сутки, не установлена.
Снижение риска бактериальных инфекций и лечения устойчивой нейтропении у пациентов с развернутой стадией ВИЧ-инфекции
Восстановление числа нейтрофилов. Рекомендованная начальная доза препарата — 0,1 млн ЕД/кг (1 мкг/кг) массы тела в сутки с повышением дозы до 0,4 млн ЕД (4 мкг/кг) массы тела в сутки путем однократной п/к инъекции до нормализации количества нейтрофилов (АКН >2,0·109/л). Нормализация количества нейтрофилов обычно наступает через 2 сут. В редких случаях (<1% пациентов) для восстановления числа нейтрофилов доза препарата может быть повышена до 1 млн ЕД/кг (10 мкг/кг массы тела в сутки).
Поддержание нормального количества нейтрофилов. После достижения терапевтического эффекта поддерживающая доза составляет 300 мкг/сут 2–3 раза в неделю по альтернативной схеме (через день). В дальнейшем могут быть необходимы индивидуальная коррекция дозы и длительное применение препарата для поддержания среднего количества нейтрофилов >2·109/л.
Особые категории больных. Коррекции дозы не требуется пациентам с тяжелой печеночной или почечной недостаточностью, так как фармакокинетические и фармакодинамические показатели оказались сходными с таковыми у здоровых добровольцев.
Особых рекомендаций по применению препарата Зарсио у пациентов пожилого возраста нет.
Рекомендации перед применением. Перед применением препарата проводить визуальный контроль содержания предварительно заполненного шприца. Р-р должен быть прозрачным, без частиц. Кратковременное воздействие низких температур не влияет отрицательно на стабильность препарата. Препарат не содержит консервантов. Чтобы избежать микробной контаминации, следует учитывать, что препарат Зарсио в предварительно заполненном шприце предназначен только для одноразового применения. При хранении и для амбулаторного использования можно достать средство из холодильника и хранить при комнатной температуре (не выше 25 °C) однократно в течение 72 ч. По прошествии этого времени не следует снова ставить в холодильник, а необходимо уничтожить.
Рекомендации относительно разведения препарата. Препарат Зарсио можно вводить в разбавленном виде в 5% р-ре глюкозы. Разведение в концентрации менее 0,2 млн ЕД/мл (2 мкг/мл) не рекомендуется. При разведении в концентрации 1,5 млн ЕД/мл (15 мкг/мл) необходимо дополнительно ввести человеческий альбумин до достижения концентрации 2 мг/мл. Например, для достижения объема р-ра 20 мл и общей дозы препарата Зарсио 30 млн ЕД (300 мкг/мл) необходимо дополнительное введение р-ра альбумина в объеме 0,2 мл (20% р-р).
При разведении в р-ре глюкозы препарат поглощается стеклом и другими материалами, используемыми для инфузии. Запрещено использовать р-р хлорида натрия для разведения препарата.
Предпочтительны участки тела для п/к введения Зарсио показаны на рисунке: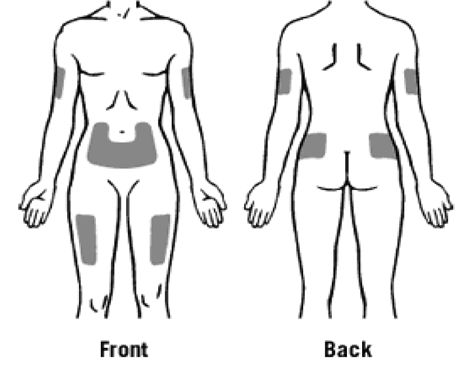
Дети. При применении в детской практике больным с ТХН и онкологическими заболеваниями профиль безопасности Зарсио не отличался от такового у взрослых. Безопасность и эффективность применения препарата у новорожденных не установлены.
Рекомендации по дозированию для больных детского возраста такие же, как для взрослых, получающих миелосупрессивную цитотоксическую химиотерапию.
Противопоказания
— повышенная чувствительность к филграстиму, колониестимулирующим факторам, Escherichia coli или любым вспомогательным веществам.
— Тяжелая наследственная нейтропения (синдром Костмана) с цитогенетическими нарушениями и аутоиммунная нейтропения.
— Терминальная стадия хронической почечной недостаточности (ХПН).
— Хронический миелолейкоз и миелодиспластический синдром.
Побочные эффекты
частота возникновения побочных реакций классифицируется следующим образом: очень часто (≥1/10); часто (≥1/100, <1/10); нечасто (≥1/1000, <1/100) редко (≥1/10 000, <1/1000); очень редко (<1/10 000).
Наиболее серьезные побочные реакции, которые могут возникнуть во время лечения филграстимом, включают анафилактические реакции, серьезные легочные побочные эффекты (в том числе интерстициальную пневмонию и острые респираторные заболевания), миелодиспластический синдром или лейкемию у пациентов с тяжелой врожденной нейтропенией, реакцию отторжения трансплантата у пациентов, получающих аллогенную трансплантацию костного мозга или трансплантацию клеток — предшественников периферической крови.
Наиболее частыми побочными явлениями на фоне терапии с применением филграстима являются пирексия, боль в костях и мышцах от низкой до средней степени тяжести (у 10% пациентов). Боль в костях и мышцах, как правило, устраняется при приеме стандартных обезболивающих средств.
При мобилизации ПСКК у здоровых доноров частой побочной реакцией была скелетно-мышечная боль.
Лейкоцитоз выявлен у доноров. Также после приема филграстима у доноров отмечались тромбоцитопения и лейкаферез. Сообщалось об увеличении и разрыве селезенки. Некоторые случаи разрыва селезенки были летальными.
У пациентов с ТХН частыми побочными реакциями на фоне терапии с применением филграстима были боль в костях, общая скелетно-мышечная боль и разрыв селезенки. Миелодиспластический синдром (МДС) или лейкоз отмечали у пациентов с врожденной нейтропенией, получавших филграстим.
Синдром повышенной проницаемости капилляров, который представляет угрозу для жизни при отсутствии немедленного лечения, фиксировали нечасто (≥1/1000 до <1/100) у пациентов со злокачественными опухолями, которые проходили курс химиотерапии, и у здоровых доноров, которые проходили процедуру мобилизации периферических стволовых клеток крови после применения гранулоцитарных колониестимулирующих факторов человека.
В клинических исследованиях у пациентов с ВИЧ-инфекцией побочными реакциями, которые были расценены как связанные с применением филграстима, были только скелетно-мышечная боль, боль в костях и миалгия.
Аллергические реакции у пациентов наблюдались при первом или последующих введениях филграстима, чаще при в/в введении препарата. В некоторых случаях симптомы появлялись вновь при проведении провокационной пробы, что свидетельствует о причинно-следственной связи. В случаях серьезных аллергических реакций в дальнейшем филграстим у пациента применять не следует.
Инфекции и инвазии: часто — сепсис, бронхит, инфекции верхних дыхательных путей, инфекции мочевыводящих путей.
Со стороны крови и лимфатической системы: часто — снижение уровня гемоглобина.
Со стороны психики: часто — бессонница.
Со стороны сосудистой системы: часто — артериальная гипертензия; редко — аортит.
Со стороны костно-мышечной системы и соединительной ткани: часто — мышечный спазм.
Общие нарушения и реакции в месте введения: очень часто — пирексия; часто — недомогание, периферические отеки.
Травма, отравления и процедурные осложнения: часто — трансфузионная реакция.
Побочные реакции, которые наблюдались у пациентов с онкологическими заболеваниями
Нарушения со стороны крови и лимфатической системы: нечасто — разрыв селезенки, увеличение селезенки, кризы серповидных клеток.
Со стороны иммунной системы: часто — аллергические реакции, в том числе анафилактические реакции, сыпь, крапивница, ангионевротический отек, одышка и артериальная гипотензия; нечасто — реакции «трансплантат против хозяина».
Со стороны обмена веществ и питания: очень часто — увеличение содержания мочевой кислоты в крови, повышение уровня ЛДГ в крови, снижение аппетита; нечасто — псевдоподагра.
Со стороны нервной системы: очень часто — головная боль.
Со стороны сосудистой системы: часто — артериальная гипотензия; нечасто — нарушение сосудов, в том числе заболевания, вызванные окклюзией вен, и нарушение баланса жидкости в организме, синдром повышенной проницаемости капилляров.
Со стороны кожи и подкожных тканей: очень часто — сыпь, алопеция; нечасто — синдром Свита, кожный васкулит.
Со стороны респираторной системы, органов грудного и медиастинального отделов: очень часто — боль в ротоглотке, кашель, одышка; часто — кровохарканье; нечасто — острый респираторный дистресс-синдром, дыхательная недостаточность, отек легких, интерстициальное заболевание легких, формирование инфильтратов в легких, легочное кровотечение.
Со стороны ЖКТ: очень часто — диарея, рвота, запор, тошнота.
Со стороны костно-мышечной системы и соединительных тканей: очень часто — боль в мышцах и костях; нечасто — обострение ревматоидного артрита.
Со стороны почек и мочевыводящих путей: часто — дизурия; нечасто — патологические изменения в анализе мочи, гломерулонефрит.
Лабораторные показатели: очень часто — повышение концентрации в крови ЩФ, ЛДГ, гамма-глутамилтрансферазы (ГГТ), мочевой кислоты (обратимое, дозозависимое, легкой или средней степени тяжести).
Общие нарушения и реакции в месте введения: очень часто — астения, слабость, воспаление слизистых оболочек, боль; часто — боль в груди.
Введение филграстима не повышало частоты побочных явлений, обусловленных цитотоксической химиотерапией. К побочным явлениям, которые наблюдались с одинаковой частотой у пациентов, получавших филграстим/химиотерапию, и пациентов, получавших плацебо/химиотерапию, относятся тошнота и рвота, алопеция, диарея, утомляемость, анорексия, мукозиты, головная боль, кашель, сыпь на коже, боль в груди, общая слабость, боль в горле, запор и неопределенная боль.
У пациентов, которым проводили химиотерапию с введением высоких доз препаратов с последующей трансплантацией аутологичного костного мозга, наблюдались нарушения со стороны сосудистой системы. Причинно-следственной связи реакции с применением филграстима не установлено. Имеются сообщения об отдельных случаях синдрома Свита (острый лихорадочный непрофильный дерматоз) у пациентов с онкологическими заболеваниями. Однако с учетом того, что у большинства из этих пациентов отмечали лейкемию, заболевание, которое часто приводит к синдрому Свита, причинно-следственной связи с применением филграстима не подтверждено.
Побочные реакции, которые наблюдались у пациентов с ТХН
Со стороны системы кроветворения и лимфатической системы: очень часто — анемия, спленомегалия в отдельных случаях прогрессирующая; часто — разрыв селезенки, тромбоцитопения; нечасто — нарушение функции селезенки, кризы серповидных клеток.
Со стороны нервной системы: очень часто — головная боль.
Со стороны респираторной системы: очень часто — носовые кровотечения.
Со стороны пищеварительного тракта: часто — диарея.
Со стороны гепатобилиарной системы: очень часто — гепатомегалия.
Со стороны кожи и подкожных тканей: очень часто — сыпь; часто — кожный васкулит (при длительном применении), алопеция.
Со стороны костно-мышечной системы и соединительных тканей: очень часто — скелетно-мышечная боль, включая боль в костях, боль в спине, артралгия, боль в мышцах, боль в конечностях, костно-мышечная боль, скелетно-мышечная боль в груди, боль в шее; часто — остеопороз.
Со стороны почек и мочевыводящих путей: часто — гематурия, гломерулонефрит; нечасто — протеинурия.
Общие нарушения и нарушения в месте введения: часто — боль в месте введения.
Лабораторные показатели: очень часто — повышение концентрации в ЩФ, ЛДГ, мочевой кислоты, глюкозы (временное, средней тяжести).
Побочные реакции, которые наблюдались у здоровых доноров, которым проводили мобилизацию ПСКК
Со стороны иммунной системы: нечасто — аллергические реакции высокой степени тяжести: анафилактические реакции, ангионевротический отек, крапивница, сыпь на коже.
Со стороны системы кроветворения и лимфатической системы: очень часто — лейкоцитоз (концентрация лейкоцитов >50·109/л), тромбоцитопения (концентрация тромбоцитов <100·109/л; временная); часто — спленомегалия (как правило, бессимптомная, наблюдается также и у пациентов с онкологическими заболеваниями); нечасто — нарушение функции селезенки, разрыв селезенки, кризы серповидных клеток.
Со стороны нервной системы: очень часто — головная боль.
Со стороны дыхательной системы: часто — одышка; нечасто — кровохарканье, легочные кровотечения, легочный инфильтрат, кислородная недостаточность.
Со стороны костно-мышечной системы и соединительной ткани: очень часто — боль в мышцах и костях (от низкой до средней степени тяжести, временная); нечасто — обострение ревматоидного артрита и симптомов артрита.
Лабораторные показатели: часто — повышение концентрации в ЩФ и ЛДГ (временное, незначительное); нечасто — повышение концентрации в крови АсАТ и мочевой кислоты (временное, незначительное).
Со стороны сосудистой системы: нечасто — синдром капиллярной потери.
Со стороны почек и мочевыводящих путей: нечасто — гломерулонефрит.
В некоторых случаях наблюдались побочные явления со стороны легких, что приводило к дыхательной недостаточности или респираторному дистресс-синдрому взрослых (РДСВ), иногда летальных. Поступали сообщения об очень редких случаях побочных явлений со стороны легких (кровохарканье, легочные кровотечения, инфильтрация легких, одышка и кислородная недостаточность) у здоровых доноров.
Побочные реакции, которые наблюдались у пациентов с ВИЧ-инфекциями
Со стороны системы кроветворения и лимфатической системы: часто — нарушение функции селезенки, спленомегалия; нечасто — кризы серповидных клеток.
Со стороны костно-мышечной системы и соединительных тканей: очень часто — боль в мышцах и костях (от низкой до средней степени тяжести).
Со стороны почек и мочевыводящих путей: очень редко — гломерулонефрит.
Во всех случаях степень увеличения селезенки у пациентов с ВИЧ-инфекцией была от низкой до средней по результатам врачебного обследования, клиническое течение нарушения имело доброкачественный характер; у ни одного из пациентов не диагностирован гиперспленизм, ни одному из пациентов не проведена спленэктомия. Поскольку увеличение селезенки является частым осложнением у пациентов с ВИЧ-инфекцией и наблюдается с разной степенью тяжести у большинства пациентов со СПИДом, причинно-следственная связь с применением филграстима остается невыясненной.
Иммуногенность. Согласно данным 4 клинических исследований с участием здоровых добровольцев и пациентов с онкологическими заболеваниями у ни одного из них в результате введения препарата Зарсио не выявлено образования анти-рГ-КСФ антител.
Описание отдельных побочных реакций. Реакции «трансплантат против хозяина» и летальные случаи отмечали у пациентов, получавших Г-КСФ, после аллогенной трансплантации костного мозга.
В постмаркетинговый период сообщалось о случаях синдрома капиллярной потери на фоне приема Г-КСФ человека. Они обычно отмечались у больных с поздними стадиями заболевания, сепсисом, у пациентов, которые получали многокомпонентную химиотерапию или проходили процедуру афереза.
Дети ТХН. Сообщалось о случаях снижения минеральной плотности костной ткани и остеопороза у детей с тяжелой хронической нейтропенией, получавших длительное лечение филграстимом. Частота возникновения этого нежелательного явления в рамках клинических исследований оценивалась как распространенная.
Особые указания
препарат Зарсио содержит сорбит, поэтому пациентам с редкой наследственной непереносимостью фруктозы не следует его применять.
Препарат Зарсио не следует применять у пациентов с тяжелой врожденной нейтропенией, у которых развился лейкоз, и больных с признаками лейкемической трансформации.
Реакции гиперчувствительности, включая анафилактические реакции, которые наблюдались в начале или во время лечения, зафиксированы у пациентов, принимавших филграстим. Следует прекратить прием препарата Зарсио пациентам с клинически значимыми реакциями гиперчувствительности.
Не следует применять препарат Зарсио у пациентов с повышенной чувствительностью к филграстиму или пегфилграстиму в анамнезе.
Как и при применении всех терапевтических белков, существует вероятность развития иммуногенности. Скорость возникновения антител к филграстиму обычно низкая. Связывающие антитела были выявлены, как и при применении всех биопрепаратов; однако они не ассоциируются с нейтрализующим действием.
Были сообщения об аортите после введения филграстима как у здоровых, так и у онкологических больных. Отмечались следующие симптомы: лихорадка, боль в животе, недомогание, боль в спине и повышенные воспалительные маркеры (например повышенный уровень С-реактивного белка и лейкоцитоз). В большинстве случаев аортит диагностировали путем КТ-сканирования и, как правило, он исчезал после отмены филграстима.
Нейтропения у больных, получающих цитотоксическую химиотерапию по поводу злокачественных заболеваний. Поскольку известно, что Г-КСФ способствуют росту миелоидных клеток in vitro, аналогичные эффекты могут наблюдаться in vivo.
Безопасность и эффективность применения препарата Зарсио у больных с миелодиспластическим синдромом и хроническим миелолейкозом не установлены, поэтому при этих заболеваниях применение препарата не показано. Особого внимания требует проведение дифференциального диагноза между бласт-трансформацией хронического миелолейкоза и острым миелолейкозом.
Поскольку данные о безопасности и эффективности препарата Зарсио для больных со вторичным острым миелоцитарным лейкозом (ОМЛ) ограничены, препарат следует назначать с осторожностью.
Безопасность и эффективность введения филграстима de novo у больных ОМЛ в возрасте <55 лет с благоприятным цитогенетическим прогнозом [t(8; 21), t(15; 17) и inv(16)] не установлены.
Особые предостережения относительно больных со злокачественными новообразованиями. После приема филграстима редко наблюдались случаи спленомегалии и разрыва селезенки. Некоторые случаи разрыва селезенки были летальными. Пациентов, которые принимают филграстим и жалуются на боль в верхней левой части живота и/или в левом плече, следует проверить на наличие увеличения размеров селезенки или разрыва селезенки.
Лейкоцитоз. Количество лейкоцитов в крови достигает или превышает 100·109/л меньше чем у 5% больных, получающих дозу препарата более 0,3 млн ЕД/кг (3 мкг/кг) массы тела. Нет сведений относительно каких-либо побочных действий, непосредственно обусловленных развитием лейкоцитоза такой степени тяжести. Однако учитывая возможный риск, связанный с тяжелым лейкоцитозом, во время лечения препаратом Зарсио необходимо регулярно контролировать количество лейкоцитов. Если количество лейкоцитов превысит 50·109/л после достижения ожидаемого уровня, следует немедленно отменить препарат. В случае применения препарата для мобилизации ПСКК его необходимо отменить или сделать коррекцию дозы при увеличении количества лейкоцитов до >70·109/л.
Риск, связанный с повышением дозы химиотерапии. Следует соблюдать особую осторожность при лечении больных со злокачественными новообразованиями, получающих высокие дозы цитостатиков, поскольку в этих случаях результативность лечения не установлена. Известно, что повышенные дозы химиопрепаратов проявляли более выраженную токсичность, приводя к развитию сердечно-сосудистых, легочных, неврологических и дерматологических побочных реакций.
Монотерапия препаратом Зарсио не предотвращает развития тромбоцитопении и анемии, обусловленных миелосупрессивной химиотерапией. В случае применения более высоких доз химиопрепаратов (например полные дозы в соответствии с предназначенными схемами) риск тяжелой тромбоцитопении и анемии повышается.
Рекомендуется регулярно контролировать такие показатели клинического анализа крови, как гематокрит и количество тромбоцитов. Следует соблюдать особую осторожность при применении однокомпонентных или комбинированных химиотерапевтических препаратов, которые могут вызвать тяжелую тромбоцитопению.
При применении препарата Зарсио для мобилизации ПСКК выявлено снижение степени тяжести и продолжительности тромбоцитопении, обусловленной миелосупрессивной или миелоаблативной химиотерапией.
Другие меры безопасности. Эффективность препарата для больных со значительно сниженным количеством миелоидных клеток-предшественников не изучалась. Зарсио повышает количество нейтрофилов путем воздействия, прежде всего на клетки — предшественники нейтрофилов. Поэтому у больных со сниженным количеством клеток-предшественников (например в результате интенсивной лучевой терапии, химиотерапии или в результате инфильтрации костного мозга опухолевыми клетками) количество образующихся нейтрофилов может быть снижено.
Иногда у больных, получавших высокодозовую химиотерапию с последующей трансплантацией аутологичного костного мозга, отмечали сосудистые нарушения, например окклюзии вен и нарушение водного обмена.
Существуют данные относительно развития реакции «трансплантат против хозяина» и летальных исходов у больных, получающих Г-КСФ после аллогенной трансплантации костного мозга.
Усиление гемопоэза в костном мозге в ответ на терапию ростовыми факторами ассоциируется с появлением преходящих патологических изменений, выявляемых при остеосцинтиграфии. Это следует учитывать при толковании диагностических изображений костей.
Мобилизация периферических стволовых клеток крови (ПСКК). Нет ни одного рандомизированного сравнения двух рекомендуемых методов мобилизации (филграстим отдельно или в сочетании с миелосупрессивной химиотерапией) в пределах одной популяции пациентов. Степень вариации между отдельными пациентами и между лабораторными анализами CD34+ клеток означает, что непосредственное сравнение различных исследований затруднено. Поэтому трудно рекомендовать оптимальный метод. Выбор метода мобилизации следует рассматривать в связи с общими целями лечения для отдельного пациента.
Предшествующее лечение цитотоксическими средствами. У больных, которым ранее проводили интенсивную миелосупрессивную терапию, на фоне применения препарата Зарсио для мобилизации ПСКК может не происходить увеличение количества ПСКК до рекомендуемого минимального уровня (≥2,0·106 CD34+ клеток/кг) или повышение скорости обновления тромбоцитов.
Некоторые цитотоксические средства проявляют особую токсичность относительно клеток — предшественников гемопоэза и негативно влияют на их мобилизацию. Длительное применение препаратов мелфалан, карбоплатин или кармустин (BCNU) перед мобилизацией клеток-предшественников может привести к ухудшению результатов. Однако одновременное применение мелфалана, карбоплатина или BCNU с филграстимом эффективно при мобилизации ПСКК. Если планируется трансплантация ПСКК, рекомендуется провести мобилизацию стволовых клеток на ранней стадии лечения больного. Особое внимание следует обратить на количество клеток-предшественников, активированных у таких больных до применения препаратов химиотерапии в высоких дозах. Если результаты мобилизации соответственно вышеприведенным критериям недостаточные, следует рассмотреть применение альтернативных методов лечения, не требующих использования клеток-предшественников.
Оценка количества мобилизованных периферических стволовых клеток крови. При проведении оценки количества ПСКК, мобилизованных у больных, получивших терапию с применением филграстима, особое внимание следует уделять методу количественного определения. Результаты проточного цитометрического анализа количества CD34+ клеток значительно отличаются в зависимости от примененной методологии определения, следовательно, следует с осторожностью относиться к результатам определения их количества, полученных в других лабораториях.
Результаты статистического анализа взаимосвязи количества введенных CD34+ клеток и скорости нормализации количества тромбоцитов после проведения химиотерапии с применением высоких доз химиопрепаратов свидетельствуют о сложной, но постоянной зависимости. Рекомендации о необходимости обеспечения минимального содержания на уровне ≥2,0·106 CD34+ клеток/кг основываются на опубликованных данных об опыте адекватного восстановления гематологических показателей. При уровне, превышающем минимальный рекомендуемый, наблюдается быстрая нормализация, при уровне ниже рекомендуемого, — более длительная.
Особые меры безопасности для здоровых доноров, которые проходят мобилизацию ПСКК. Мобилизация ПСКК здоровых доноров влияет на состояние их здоровья и применяется исключительно для получения аллогенных стволовых клеток для трансплантации.
Доноры, которым проводят мобилизацию ПСКК для трансплантации, должны соответствовать стандартным требованиям по клиническим показаниям и результатам лабораторных анализов, предъявляемых к донорам стволовых клеток. Особое внимание следует обращать на показатели анализов крови и наличие инфекционных заболеваний. Безопасность и эффективность введения филграстима здоровым донорам в возрасте до 16 и старше 60 лет не оценивались.
Очень часто наблюдалась тромбоцитопения у пациентов, принимавших препарат Зарсио. Поэтому следует тщательно контролировать количество тромбоцитов.
Транзиторная тромбоцитопения (количество тромбоцитов <100·109/л) после введения филграстима и лейкафереза наблюдалась у 35% пациентов. Среди них два случая снижения количества тромбоцитов <50·109/л было сообщено и отнесено к процедуре лейкафереза.
При необходимости проведения более чем одной процедуры лейкафереза особое внимание следует уделять донорам, содержание тромбоцитов у которых до начала лейкафереза составляет <100·109/л; как правило, проведение лейкафереза не рекомендуется при содержании тромбоцитов <75·109/л.
Лейкаферез не следует проводить донорам, которые нуждаются в антикоагулянтной терапии или с нарушениями гемостаза.
Дальнейшее введение филграстима следует отменить или снизить его дозу в случаях повышения лейкоцитов до уровня, превышающего 70·109/л.
Мониторинг состояния доноров, которые получают Г-КСФ для мобилизации ПСКК, следует продолжать до нормализации гематологических показателей.
У здоровых доноров после введения Г-КСФ наблюдались временные цитогенные изменения. Значение этих изменений не определено.
Определение долговременной безопасности препарата при введении донорам продолжается. Риск содействия образованию злокачественных клонов миелоидных клеток не исключен. Центрам афереза рекомендуется проводить систематические обследования доноров стволовых клеток в период не менее 10 лет для обеспечения мониторинга показателей долговременной безопасности.
Нередки случаи бессимптомной спленомегалии. Случаи разрыва селезенки у здоровых доноров и пациентов вследствие введения Г-КСФ отмечали очень редко. Зафиксировано несколько случаев летального разрыва селезенки. Поэтому необходим тщательный мониторинг размера селезенки (клиническое и ультразвуковое обследование). Следует исключить диагноз разрыва селезенки у доноров и/или пациентов, которые жалуются на боль в левой верхней части живота или в левом плече.
В период постмаркетинговых исследований поступали сообщения об очень редких случаях побочных явлений со стороны легких (кровохарканье, легочные кровотечения, инфильтрация легких, одышка и кислородная недостаточность). В случае подозрения или подтверждения побочного явления со стороны легких дальнейшее применение филграстима следует прекратить и оказать пациенту соответствующую медицинскую помощь.
У здоровых доноров обычно отмечались одышка и другие побочные реакции со стороны дыхательной системы (кровохарканье, легочное кровотечение, инфильтраты в легких и гипоксия), которые регистрировались довольно редко. В случае предполагаемых или подтвержденных побочных эффектов, следует прекратить лечение филграстимом и оказать необходимую медицинскую помощь.
Трансплантация аллогенных ПСКК, мобилизованных введением филграстима. Данные свидетельствуют о том, что иммунологическому взаимодействию аллогенных ПСКК и реципиента свойственна большая степень риска развития острой и хронической реакции «трансплантат против хозяина» по сравнению с трансплантацией костного мозга.
Особые меры безопасности для пациентов с ТХН
Исследование состава крови. Необходим тщательный мониторинг количества тромбоцитов, особенно в течение первых недель терапии с применением филграстима. При развитии тромбоцитопении у пациентов, то есть устойчивого снижения содержания тромбоцитов до уровня <100 000/мм3, дальнейшую терапию с применением филграстима следует временно отменить или снизить дозу.
Возможны и другие изменения формулы крови, в том числе анемия и преходящее повышение содержания миелоидных клеток-предшественников; необходим тщательный мониторинг формулы крови.
Трансформация в лейкоз или предлейкоз. Особая осторожность необходима при диагностике тяжелой хронической нейтропении, чтобы дифференцировать ее от других гематологических заболеваний, таких как апластическая анемия, миелодисплазия и миелолейкоз. До начала лечения следует провести развернутый анализ крови с определением лейкоцитарной формулы и количества тромбоцитов, а также определить морфологическую картину костного мозга и кариотип.
Возникновение миелодиспластического синдрома (МДС) или лейкемии у пациентов с тяжелой хронической нейтропенией, участвовавших в клинических исследованиях применения филграстима, наблюдается редко (примерно в 3% случаев). Указанные нарушения выявлены лишь у пациентов с врожденной нейтропенией. МДС и лейкоз являются частыми осложнениями заболевания, их связь с терапией с применением филграстима является неопределенной. Примерно у 12% пациентов (без цитогенетических нарушений до начала терапии) по результатам следующих анализов наблюдались отклонения, в том числе моносемия 7. В случаях возникновения у пациента с тяжелой хронической нейтропенией цитогенетических нарушений следует внимательно взвесить соотношение пользы и риска дальнейшего применения филграстима. Дальнейшее введение филграстима пациентам при развитии МДС или лейкемии следует отменить. Неизвестно, повышает ли долговременная терапия с применением филграстима у пациентов с тяжелой хронической нейтропенией риск цитогенетических нарушений, МДС или трансформации заболевания лейкемией. Морфологическое и ультразвуковое обследование костного мозга пациентов следует проводить регулярно, с интервалом примерно каждые 12 мес.
Другие особые меры предосторожности. Следует исключить другие причины возникновения нейтропении, например вирусные инфекции.
Увеличение селезенки является прямым следствием введения филграстима. У 31% пациентов, участвовавших в исследовании, наблюдалась спленомегалия, определенная по результатам пальпации. Увеличение объема, определенное по результатам радиографического обследования, происходит в начале терапии с применением филграстима, без дальнейшего роста. Снижение дозы тормозит или останавливает прогрессирование увеличения селезенки, 3% пациентов требовалась спленэктомия. Обследование для определения размеров селезенки следует проводить регулярно. Пальпация живота является достаточным методом для определения аномального увеличения объема селезенки.
Гематурия/протеинурия наблюдалась у небольшого количества пациентов. Для своевременного определения этих явлений необходимо регулярное проведение анализа мочи.
Показатели безопасности и эффективности при применении у новорожденных и пациентов с аутоиммунной нейтропенией не определено.
ВИЧ-инфекция. Отмечались частые случаи спленомегалии после применения филграстима. Поэтому пациентов, которые получали филграстим и начали жаловаться на боль в левой верхней части живота и/или плечи, нужно обследовать насчет увеличения или разрыва селезенки.
Формула крови. Необходим тщательный мониторинг значения абсолютного количества нейтрофилов (АНК), особенно в период первых недель терапии с применением филграстима. У некоторых пациентов наблюдается очень быстрая реакция со значительным увеличением количества нейтрофилов в ответ на первую дозу филграстима. Рекомендуется ежедневное определение АНК в течение первых 2–3 дней введения филграстима. В дальнейшем в течение первых 2 нед определение АНК рекомендуется проводить минимум 2 раза в неделю, в дальнейшем — 1 раз в неделю и через каждые 2 нед в период проведения поддерживающей терапии. В период очередного введения филграстима индивидуально определенной дозой и дозой 30 млн ЕД/сут (300 мкг/сут) возможны большие колебания значения АНК пациента. Для определения минимальных (низких значений АНК) рекомендуется получать образцы крови пациента для анализа содержания АНК непосредственно перед плановым введением филграстима.
Риск, обусловленный применением лекарственных препаратов миелосупрессивного действия в повышенных дозах. Введение филграстима изолированно не исключает возможности возникновения тромбоцитопении и анемии, обусловленных миелосупрессивной химиотерапией. Вследствие получения химиопрепаратов в высоких дозах или применение большего количества таких препаратов в сочетании с филграстимом риск развития тромбоцитопении и анемии у пациента может повышаться. Рекомендуется регулярно контролировать показатели формулы крови.
Инфекционные и злокачественные заболевания, которые вызывают миелосупрессию. Развитие нейтропении может быть следствием инфильтрации в костный мозг возбудителей оппортунистических инфекций, таких как представители бактерий Mycobacterium avium, или поражение его злокачественными новообразованиями, например лимфомой. В случае наличия у пациента инфекционных заболеваний или злокачественных новообразований, поражающих костный мозг, для устранения нейтропении, кроме введения филграстима, необходимо провести соответствующую терапию для лечения заболевания. Влияние филграстима на устранение нейтропении, вызванной инфекционными заболеваниями или злокачественными новообразованиями, поражающими костный мозг, не определялось.
Другие меры предосторожности. Необходимо исключить такие причины преходящей нейтропении, как вирусные инфекции. Увеличение селезенки является вероятным эффектом, связанным с лечением Зарсио. Во время клинических исследований у 31% больных при пальпации отмечали спленомегалию. При рентгенографии увеличение размеров селезенки выявляют сразу после начала лечения филграстимом и наблюдают тенденцию к стабилизации. Было отмечено, что снижение дозы Зарсио замедляет или останавливает увеличение размера селезенки; у 3% больных может возникнуть необходимость в спленэктомии. Необходимо регулярно контролировать размеры селезенки при клиническом осмотре.
У небольшого числа больных наблюдались гематурия/протеинурия. Для исключения этих проявлений следует регулярно проводить контроль общего анализа мочи.
Безопасность и эффективность применения препарата у новорожденных и больных с аутоиммунной нейтропенией не установлены.
Снижение риска бактериальных инфекций и лечения устойчивой нейтропении у пациентов с развернутой стадией ВИЧ-инфекции
Количество клеток крови. Необходимо тщательно контролировать абсолютное количество нейтрофилов (АКН), особенно в течение первых недель терапии препаратом Зарсио. У некоторых больных может отмечаться очень быстрое и значительное увеличение АКН при начальной дозе Зарсио. В течение первых 2–3 сут применения препарата рекомендуется ежедневно определять АКН. В дальнейшем АКН следует проверять минимум 2 раза в неделю в течение первых 2 нед и затем каждую неделю или через неделю в течение всего курса поддерживающей терапии. В случае перерыва в приеме препарата Зарсио в дозе 30 млн ЕД/сут (300 мкг/сут) у больных во время лечения может наблюдаться значительное колебание АКН. С целью определения минимального уровня АКН (надира) рекомендуется проводить контроль общего анализа крови перед каждым введением препарата Зарсио.
Риск, обусловленный применением высоких доз миелосупрессивных лекарственных средств. Монотерапию препаратом Зарсио не применять для предотвращения развития тромбоцитопении и анемии на фоне приема миелосупрессивных препаратов. В случае применения более высоких доз или одновременно нескольких миелосупрессивных лекарственных средств в сочетании с терапией Зарсио риск развития тромбоцитопении и анемии повышается. Рекомендуется регулярный контроль общего анализа крови.
Развитие миелосупрессии вследствие инфекций или опухолевых новообразований. Нейтропения может быть обусловлена поражением костного мозга при оппортунистических инфекциях, вызванных возбудителями Mycobacterium avium complex или злокачественными новообразованиями, например лимфомой. При выявлении инфильтративного поражения костного мозга воспалительного происхождения или злокачественного новообразования одновременно с применением препарата Зарсио для лечения нейтропении необходимо назначить соответствующую терапию диагностированных заболеваний. Эффективность применения Зарсио при лечении нейтропении, обусловленной поражением костного мозга инфекционного генеза или опухолевыми новообразованиями, не установлена.
Другие меры предосторожности. Существуют данные о редких случаях нежелательного воздействия на органы дыхания, в частности о развитии интерстициальной пневмонии на фоне применения Г-КСФ. Больные, которые недавно перенесли инфильтративное заболевание легких или пневмонию, могут иметь высокий риск. Появление таких симптомов, как кашель, повышение температуры тела и одышка в сочетании с выявленным инфильтративным поражением легких при рентгенологическом исследовании и признаками прогрессирующей дыхательной недостаточности позволяют предположить наличие респираторного дистресс-синдрома взрослых (РДСВ). В случае выявления РДСВ применение препарата Зарсио следует прекратить и назначить соответствующее лечение.
У больных с сопутствующей костной патологией и остеопорозом при длительном (более 6 мес) применении препарата Зарсио рекомендуется регулярно контролировать плотность костной ткани.
Пациенты, которые являются носителями серповидных клеток, и пациенты с серповидно-клеточной анемией. У больных с серповидно-клеточной анемией отмечаются случаи развития острого гемолитического криза (увеличение количества измененных клеток), иногда с летальным исходом. Таким больным необходимо с осторожностью назначать препарат Зарсио и в ходе терапии тщательно контролировать соответствующие клинические и лабораторные показатели, обращая особое внимание на возможное увеличение селезенки и развитие тромбоза кровеносных сосудов.
При рентгенографии костной ткани в динамике выявлено повышение гемопоэтической активности костного мозга в ответ на терапию фактором роста. Эти данные следует учитывать при анализе результатов рентгенографии костей.
Сообщалось о случаях синдрома повышенной проницаемости капилляров после применения Г-КСФ, который характеризуется гипотонией, гипоальбуминемией, отеками и гемоконцентрацией. Пациенты, у которых появились признаки синдрома повышенной проницаемости капилляров, нуждаются в тщательном наблюдении, симптоматической терапии, включая реанимационные мероприятия.
Гломерулонефрит зарегистрирован у пациентов, получающих филграстим. Как правило, гломерулонефрит проходит после снижения дозы или отмены филграстима. Рекомендуется периодически проводить анализ мочи.
С целью улучшения прослеживаемости Г-КСФ, название вводимого лекарственного средства должно быть четко указано в файле пациента.
Пациенты с повышенной чувствительностью к латексу. Защитный колпачок содержит производное натурального каучукового латекса. Хотя в самом лекарственном средстве не содержится натурального каучукового латекса. Безопасность применения продукта у пациентов, чувствительных к латексу, не изучали.
Применение в период беременности или кормления грудью. Безопасность филграстима для беременных не установлена. Существуют данные о проникновении филграстима через плацентарный барьер. Данных о тератогенности филграстима в ходе исследований на животных не получено. По результатам исследований на животных выявлена репродуктивная токсичность. У животных, получавших филграстим, наблюдалась повышенная частота выкидышей.
Препарат Зарсио не рекомендуется применять в период беременности.
Неизвестно, проникают ли филграстим и его метаболиты в грудное молоко, следовательно риск для младенцев нельзя исключить. Поэтому необходимо принять решение о прекращении грудного вскармливания или применении филграстима с учетом пользы грудного вскармливания для ребенка и пользы терапии для женщины.
В исследованиях на животных установлено, что филграстим не влияет на их репродуктивную систему или фертильность.
Способность влиять на скорость реакции при управлении транспортными средствами или другими механизмами. Филграстим может оказать незначительное влияние на способность управлять транспортными средствами или другими механизмами, а именно — возможно головокружение.
Взаимодействия
безопасность и эффективность введения препарата Зарсио в тот же день, что и миелосупрессивных цитотоксических химиопрепаратов, не установлены. Из-за чувствительности миелоидных клеток, которые быстро делятся, в миелосупрессивной цитотоксической химиотерапии назначать Зарсио в интервале 24 ч до или после введения этих препаратов не рекомендуется.
При одновременном назначении препарата Зарсио и 5-флуороурацила тяжесть нейтропении может усилиться. Взаимодействие с другими гемопоэтическими факторами роста и цитокинами неизвестно.
Поскольку литий стимулирует высвобождение нейтрофилов, возможно усиление действия препарата Зарсио при комбинированном введении, но таких исследований не проводили.
Учитывая фармацевтическую несовместимость, нельзя смешивать препарат с 0,9% р-ром натрия хлорида.
Передозировка
симптомы передозировки Зарсио неизвестны. Через 1–2 дня после прекращения лечения количество циркулирующих нейтрофилов обычно снижается на 50%, а через 1–7 дней возвращается к норме.
Условия хранения
2–8 °С в оригинальной упаковке. Не замораживать.
Хранить в недоступном для детей месте.
После разведения р-р стабилен в течение 24 ч при температуре 2–8 °С.
С микробиологической точки зрения, р-р следует использовать немедленно.


