Ліндинет 20 таблетки, вкриті оболонкою блістер №21
Ліндинет 20 інструкція із застосування
Склад
Етинілестрадіол - 0,02 мг
Гестоден - 0,075 мг
Фармакологічні властивості
фармакодинаміка. Комбіновані пероральні контрацептиви (КПК) діють шляхом пригнічення гонадотропінів. Хоча основним механізмом дії є пригнічення овуляції, інші механізми, які включають зміни цервікального слизу (що підвищує складність проникнення сперматозоїдів у матку) та ендометрія (що зменшує імовірність імплантації яйцеклітини), сприяють контрацептивному ефекту препарату.
У разі правильного та безперервного прийому імовірність неефективності методу КПК становить 0,1% на рік. У той же час у разі звичайного застосування загальна імовірність неефективності методу КПК становить 5% на рік. Ефективність більшості контрацептивних методів залежить від того, наскільки надійно їх застосовувати. Неефективність методу КПК найбільш імовірно пояснюється пропуском таблеток.
Фармакокінетика. Гестоден
Всмоктування. Перорально прийнятий гестоден всмоктується швидко і практично повністю. Cmax в сироватці крові досягається через 1 год після прийому однократної дози. Біологічна доступність гестодену — приблизно 99%.
Розподіл. У сироватці крові гестоден в основному зв’язується з глобуліном, який зв’язує статеві гормони (ГЗСГ) (50–70%) і меншою мірою — з сироватковим альбуміном. Тільки 1–2% від загальної концентрації в сироватці крові знаходиться у формі вільного стероїду.
Підвищення рівня ГЗСГ, спричинене етинілестрадіолом, спричиняє та кількість гестодену, який зв’язується з білками плазми крові, що спричиняє збільшення ГЗГС-зв’язаної фракції та зменшення альбумін-зв’язаної фракції. При прийомі у багатократних дозах гестоден акумулюється у сироватці крові. Рівноважна концентрація речовини досягається у другій половині циклу, коли концентрації препарату в сироватці крові підвищуються у 3–5 разів.
Біотрансформація. Гестоден повністю метаболізується шляхом редукції C3-кетогрупи та дельта-4-подвійного зв’язку та шляхом чисельних етапів гідроксилювання. Не встановлено, чи має гестоден при одночасному застосуванні з етинілестрадіолом значний вплив на кінетику останнього.
Виділення. Рівні гестодену та етинілестрадіолу в сироватці крові зменшуються в два етапи. При багатократному прийомі кінцевий Т½ становить близько 20–28 год. Метаболіти у більшій кількості виводяться з сечею, ніж з калом.
Етинілестрадіол
Всмоктування. Перорально прийнятий етинілестрадіол всмоктується швидко і практично повністю. Cmax в сироватці крові досягається через 1–2 год після прийому препарату. Біологічна доступність етинілестрадіолу через пресистемну кон’югацію і первинний метаболізм у печінці становить приблизно 40–60%.
Розподіл. Етинілестрадіол повністю, але неспецифічно зв’язується з альбумінами (майже 98%) та приводить до підвищення концентрації ГЗСГ у сироватці крові. Рівноважна концентрація у плазмі крові досягається у другій половині циклу, коли концентрації лікарського засобу в плазмі крові підвищуються на 25–50% порівняно з прийомом однократної дози.
Біотрансформація. Етинілестрадіол піддається пресистемній кон’югації у слизовій оболонці тонкої кишки та у печінці і проникає у печінково-кишковий кровообіг. Первинною реакцією окислення є 2-гідроксилювання ферментами цитохрому P450. Речовина утворює велику кількість різних гідроксильованих та етильованих метаболітів, присутніхх у вигляді вільних метаболітів, а також кон’югатів із глюкуронідами та сульфатом.
Виділення. Концентрація етинілестрадіолу в сироватці крові зменшується в два етапи.
Кінцевий Т½ етинілестрадіолу становить 16–18 год. Метаболіти етинілестрадіолу у вигляді кон’югатів із глюкуронідами та сульфатом у більшій кількості виводяться з калом, ніж із сечею.
Показання Ліндинет 20
пероральна контрацепція.
Приймаючи рішення про призначення Ліндинет 20, необхідно враховувати поточні фактори ризику для окремої жінки, особливо фактори ризику венозної тромбоемболії (ВТЕ), і те, наскільки високим є ризик ВТЕ при застосуванні Ліндинет 20 порівняно з іншими комбінованими гормональними контрацептивами (див. ПРОТИПОКАЗАННЯ та ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
Застосування Ліндинет 20
таблетки необхідно приймати щодня приблизно в один і той самий час, у порядку, зазначеному на блістерній упаковці. Слід приймати 1 таблетку на добу (бажано в один і той самий час доби) протягом 21 дня поспіль. Потім слід зробити семиденну перерву у прийомі таблеток. Під час семиденної перерви повинна з’явитися менструальноподібна кровотеча внаслідок відміни препарату. Зазвичай кровотеча починається на 2-й або 3-й день після прийому останньої таблетки і може продовжуватися до початку застосування таблеток із наступної упаковки.
Наступного дня після семиденної перерви слід починати прийом таблеток з наступної упаковки, яка містить 21 таблетку.
Перший прийом препарату
Прийом препарату Ліндинет 20 треба починати з першого дня менструального циклу.
Прийом таблеток також можна почати з 2-го по 7-й день менструації, проте в цьому випадку необхідно використовувати додаткові негормональні засоби контрацепції (наприклад презервативи, сперміцид) протягом перших 7 днів застосування таблеток.
Перехід на прийом препарату Ліндинет 20 з іншого комбінованого контрацептива (КПК, вагінальне кільце або трансдермальний пластир).
Першу таблетку препарату Ліндинет 20 слід приймати після прийому останньої таблетки з попередньої упаковки іншого КПК у перший день менструальноподібної кровотечі, але не пізніше, ніж наступного дня після звичайної перерви у прийомі таблеток (або прийому таблетки-плацебо) з попередньої упаковки пероральних контрацептивів.
При переході на Ліндинет 20 з вагінального кільця або трансдермального пластиру бажано розпочати прийом Ліндинет 20 у день видалення вагінального кільця або трансдермального пластиру, але не пізніше, ніж у день запланованого застосування нового вагінального кільця або трансдермального пластиру.
Перехід на прийом препарату Ліндинет 20 з препаратів, що містять тільки прогестаген (міні-пілі, ін’єкції, імплантат або внутрішньоматкова система).
З міні-пілі можна перейти на прийом препарату Ліндинет 20 у будь-який день менструального циклу. З імплантата можна перейти на прийом препарату Ліндинет 20 у день видалення імплантата або внутрішньоматкової системи. При переході на Ліндинет 20 з ін’єкцій слід почати прийом препарата у день запланованої ін’єкції. У цих випадках у перші 7 діб необхідно застосовувати додаткові методи контрацепції.
Застосування препарату Ліндинет 20 після аборту у I триместрі вагітності
Прийом препарату можна почати одразу після аборту у I триместрі вагітності, у цьому випадку немає необхідності у застосуванні додаткових методів контрацепції.
Застосування препарату Ліндинет 20 після пологів або аборту у II триместрі вагітності
Інформація щодо застосування препарату у період годування грудьми описана у розділі Застосування у період вагітності або годування грудьми.
Оскільки післяпологовий період пов’язаний із підвищеним ризиком тромбоемболії, прийом препарату Ліндинет 20 можна розпочинати не раніше ніж через 28 днів після пологів у жінок, які не годують грудьми, або після аборту у II триместрі. Жінці слід порадити застосовувати додатковий резервний негормональний метод контрацепції протягом перших 7 днів прийому таблеток. Тим не менше, якщо після пологів або аборту вже відбувся статевий контакт, перед прийомом препарату Ліндинет необхідно виключити вагітність або дочекатися настання першої менструації (див. також ОСОБЛИВОСТІ ЗАСТОСУВАННЯ та Застосування у період вагітності або годування грудьми).
Пропуск прийому таблетки
Якщо запізнення у прийомі таблетки не перевищує 12 год, протизаплідна дія препарату не знижується. Пропущену таблетку треба прийняти одразу, як тільки це з’ясувалося. Наступну таблетку з цієї упаковки слід приймати у звичний час. Якщо запізнення з прийомом таблетки перевищує 12 год, контрацептивний захист може зменшитися. У такому разі необхідно керуватися двома основними правилами:
1. Перерва у прийомі таблеток ніколи не може становити більше 7 днів.
2. Адекватне пригнічення системи гіпоталамус — гіпофіз — яєчники досягається у результаті безперервного прийому препарату протягом 7 днів.
Відповідно до цього у повсякденному житті слід керуватися нижчезазначеними рекомендаціями:
1-й тиждень. Останню пропущену таблетку слід прийняти якомога швидше, навіть якщо доведеться прийняти дві таблетки одночасно. Після цього слід продовжувати приймати таблетки у звичайний час. Крім того, протягом наступних 7 днів слід використовувати бар’єрний метод контрацепції, наприклад презерватив. Якщо у попередні 7 днів відбувся статевий акт, слід враховувати можливість настання вагітності. Чим більше прийомів таблеток пропущено і чим ближче пропуск до 7-денної перерви у застосуванні препарату, тим вищий ризик вагітності.
2-й тиждень. Останню пропущену таблетку слід прийняти якомога швидше, навіть якщо доведеться прийняти дві таблетки одночасно. Після цього слід продовжувати приймати таблетки у звичайний час. За умови правильного прийому таблеток протягом 7 днів перед пропуском таблетки немає необхідності використовувати додаткові методи контрацепції. В іншому разі, або у випадку пропуску більше ніж 1 таблетки рекомендується додатково використовувати бар’єрний метод контрацепції протягом 7 днів.
3-й тиждень. Ризик зниження контрацептивного ефекту зростає при наближенні 7-денної перерви у прийомі препарату. Однак при дотриманні схеми прийому таблеток можна уникнути зниження контрацептивного захисту. Якщо дотримуватися одного з наведених нижче варіантів, то не виникне необхідності використання додаткових методів контрацепції за умови правильного прийому таблеток протягом 7 днів до пропуску таблетки. Якщо це не так, слід дотримуватися першого із запропонованих далі варіантів і використовувати додаткові методи контрацепції протягом наступних 7 днів.
1. Останню пропущену таблетку слід прийняти якомога швидше, навіть якщо доведеться прийняти 2 таблетки одночасно. Після цього слід продовжувати приймати таблетки у звичний час. Прийом таблеток з наступної упаковки слід почати одразу ж після закінчення попередньої, тобто не повинно бути перерви у застосуванні препарату. Малоймовірно, що у жінки розпочнеться менструальноподібна кровотеча до закінчення прийому таблеток із другої упаковки, хоча можуть спостерігатися мажучі кров’янисті виділення або проривна кровотеча.
2. Можна також припинити прийом таблеток з поточної упаковки. У такому разі перерва у застосуванні препарату має становити 7 днів, включно з днями пропуску прийому таблеток, після чого слід почати прийом таблеток з наступної упаковки.
Якщо після пропуску таблеток відсутня менструальноподібна кровотеча під час першої звичайної перерви прийомі таблеток, слід врахувати можливість настання вагітності.
Заходи, яких вживають при блюванні та/або діареї
Якщо протягом 4 год після прийому препарату починається блювання або діарея, це означає, що діюча речовина таблетки могла всмоктатися не повністю. У такому разі треба діяти відповідно до пункту Пропуск прийому таблетки. Якщо пацієнтка не хоче відхилятися від режиму прийому, пропущені таблетки треба приймати з додаткової упаковки.
Затримка або прискорення менструального циклу
Для затримки менструації прийом таблеток треба продовжувати з нової упаковки без 7-денної перерви у застосуванні препарату. Менструальну кровотечу можна затримувати так довго, як необхідно, до завершення прийому таблеток з другої упаковки. Під час затримки менструальної кровотечі може спостерігатися кровомазання або проривна кровотеча. Регулярний прийом препарату Ліндинет 20 можна відновити після звичайної 7-денної перерви.
З метою прискорення настання менструальної кровотечі 7-денну перерву у застосуванні препарату можна скоротити на бажану кількість днів.
Чим коротша перерва у прийомі препарату, тим вищий ризик, що менструальна кровотеча не виникне або під час прийому таблеток з наступної упаковки будуть спостерігатися кровомазання або проривна кровотеча.
Діти. Ліндинет 20 показаний до застосування тільки після настання регулярної менструації.
Протипоказання
комбіновані гормональні контрацептиви (КГК) не слід застосовувати у зазначених нижче випадках. При появі будь-якого з цих станів під час застосування препарату слід негайно припинити його застосування.
− Підвищена чутливість до діючих речовин або до будь-якої з допоміжних речовин.
− Наявність або ризик ВТЕ:
• ВТЕ — наявна ВТЕ (застосування антикоагулянтів) або ВТЕ в анамнезі (наприклад тромбоз глибоких вен [ТГВ] або тромбоемболія легеневої артерії [ТЕЛА]);
• відома спадкова або набута схильність до ВТЕ, наприклад резистентність до активованого протеїну С (АПС, у тому числі фактор V Лейдена), недостатність антитромбіну III, недостатність протеїну C, недостатність протеїну S;
• значне хірургічне втручання із тривалою іммобілізацією (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ);
• підвищений ризик розвитку ВТЕ через наявність декількох факторів ризику (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
− Наявність або ризик артеріальної тромбоемболії (АТЕ):
• АТЕ — наявна АТЕ, АТЕ в анамнезі (наприклад інфаркт міокарда) або продромальний стан (наприклад стенокардія);
• цереброваскулярна хвороба — наявний інсульт, інсульт в анамнезі продромальний стан (наприклад, транзиторна ішемічна атака, ТІА);
• відома спадкова або набута схильність до АТЕ, наприклад гіпергомоцистеїнемія та антифосфоліпідні антитіла (антикардіоліпінові антитіла, вовчаковий антикоагулянт);
• мігрень в анамнезі з вогнищевими неврологічними симптомами;
• підвищений ризик розвитку АТЕ через наявність декількох факторів ризику (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ) або через наявність одного з серйозних факторів ризику, таких як:
– цукровий діабет із судинними симптомами;
– тяжка АГ;
– тяжка дисліпопротеїнемія.
− Наявність панкреатиту або панкреатит в анамнезі, якщо він пов’язаний із тяжкою гіпертригліцеридемією.
− Наявність тяжких порушень функції печінки або такі порушення в анамнезі (поки функція печінки не відновиться).
− Наявність пухлин печінки (доброякісних або злоякісних) або такі пухлини в анамнезі.
− Відомі або підозрювані стероїдозалежні злоякісні пухлини (наприклад, статевих органів, молочних залоз).
− Недіагностована аномальна вагінальна кровотеча.
Протипоказане одночасне застосування препарату Ліндинет 20 з лікарськими засобами, що містять омбітасвір/паритапревір/ритонавір і дасабувір (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ і ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Побічна дія
застосування пероральних контрацептивів пов’язане з підвищеним ризиком вказаних нижче побічних реакцій:
– артеріальні та венозні тромботичні і тромбоемболічні ускладнення* (частота: поодинокі) (див. також ОСОБЛИВОСТІ ЗАСТОСУВАННЯ);
– цервікальна інтраепітеліальна неоплазія та рак шийки матки;
– рак молочної залози;
– доброякісні пухлини печінки (фокальна нодулярна гіперплазія, аденома печінки).
*Застосування КПК пов’язане з підвищеним ризиком артеріальних та венозних тромботичних та тромбоемболічних ускладнень, у тому числі інфаркту міокарда, інсульту, транзиторних ішемічних атак, венозного тромбозу та емболії легеневої артерії. Детальна інформація про ці побічні реакції наведена в розділі ОСОБЛИВОСТІ ЗАСТОСУВАННЯ.
Побічні ефекти, наведені нижче, відповідно до такої класифікації частоти їх виникнення: дуже часті (≥1/10), часті (від ≥1/100 до <1/10), нечасті (від ≥1/1 000 до <1/100), поодинокі (від ≥1/10 000 до <1/1000), рідкісні (<1/10 000), частота невідома (не може бути оцінена, виходячи з наявних даних).
Інфекції та інвазії
Часті: вагініт, у тому числі кандидоз.
Доброякісні, злоякісні та неуточнені новоутворення (включаючи кісти та поліпи)
Рідкісні: гепатоцеллюлярна карцинома.
З боку імунної системи
Поодинокі: анафілактичні/анафілактоїдні реакції, у тому числі дуже рідкісні випадки кропив’янки, ангіоневротичного набряку та тяжких реакцій з симптомами з боку дихальної системи та системи кровообігу.
Рідкісні: загострення системного червоного вовчака.
З боку обміну речовин та харчування
Нечасті: зміни рівня ліпідів, у тому числі гіпертригліцеридемія; зміни апетиту (підвищення або зниження).
Поодинокі: зниження рівня фолатів у плазмі крові*, непереносимість глюкози.
Рідкісні: загострення порфірії.
Психічні розлади
Часті: зміни настрою, у тому числі депресія, зміни лібідо.
З боку нервової системи
Дуже часті: головний біль, у тому числі мігрень.
Часті: нервозність, запаморочення.
Рідкісні: загострення хореї.
З боку органів зору
Поодинокі: непереносимість контактних лінз.
Рідкісні: неврит зорового нерва;** тромбоз судин сітківки ока.
З боку серця
Нечасті: АГ.
З боку судин
Поодинокі: венозна тромбоемболія (ВТЕ), артеріальна тромбоемболія (АТЕ).
Рідкісні: загострення варикозного розширення вен.
З боку ШКТ
Часті: нудота, блювання, біль у животі.
Нечасті: спазми у ділянці живота; здуття живота.
Рідкісні: панкреатит, ішемічний коліт.
Частота невідома: запальні захворювання кишківника (хвороба Крона, неспецифічний виразковий коліт).
З боку печінки та жовчовивідних шляхів
Поодинокі: холестатична жовтяниця.
Рідкісні: захворювання жовчного міхура, у тому числі камені у жовчному міхурі***.
Частота невідома: гепатоцелюлярні порушення (наприклад, гепатит, порушення функції печінки).
З боку шкіри та підшкірної тканини
Часті: акне.
Нечасті: висип, хлоазма (мелазма), яка може бути стійкою; гірсутизм, алопеція.
Поодинокі: вузликова еритема.
Рідкісні: мультиформна еритема.
З боку нирок і сечовивідних шляхів
Рідкісні: гемолітично-уремічний синдром.
З боку репродуктивної системи та молочних залоз
Дуже часті: проривна кровотеча/кровомазання.
Часті: болісність, підвищена чутливість, збільшення молочних залоз, виділення з них; дисменорея; зміна характеру менструацій; зміни секреції шийки матки та ерозивні зміни; аменорея.
Ускладнення загального характеру та стани у місці введення
Часті: затримка рідини/набряк.
Результати лабораторних та інструментальних досліджень
Часті: зміна маси тіла (збільшення або зменшення).
Нечасті: підвищення АТ, зміни рівня ліпідів у плазмі крові, у тому числі гіпертригліцеридемія.
Поодинокі: зниження рівня фолатів у плазмі крові*.
*Рівень ліпідів у плазмі крові може знижуватися під впливом прийому комбінованих пероральних контрацептивів. Це може мати клінічне значення, якщо жінка завагітніє незабаром після припинення застосування комбінованих пероральних контрацептивів.
**Неврит зорового нерва може призвести до повної або часткової втрати зору.
***Застосування комбінованих пероральних контрацептивів може погіршити існуючі порушення функції жовчного міхура та прискорити розвиток цього захворювання у жінок, у яких раніше не спостерігалося симптомів.
У жінок зі спадковим ангіоневротичним набряком екзогенні естрогени можуть спричинити або посилити симптоми ангіоневротичного набряку.
Взаємодії
Взаємодії інших лікарських засобів (індукторів ферментів) з пероральними контрацептивами можуть призводити до проривної кровотечі та/або втрати контрацептивного ефекту (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Особливості застосування
попередження
У разі наявності у жінки будь-якого зі станів або факторів ризику, вказаних нижче, слід обговорити з пацієнткою доцільність застосування препарату Ліндинет 20.
У випадку погіршення стану або появи будь-яких з указаних нижче симптомів або факторів ризику жінці рекомендується порадитися зі своїм лікарем, який прийме рішення стосовно того, чи потрібно перервати прийом препарату Ліндинет 20.
Порушення кровообігу.
Ризик ВТЕ
Застосування будь-якого КПК підвищує ризик ВТЕ порівняно з відсутністю застосування.
Препарати, що містять левоноргестрел, норгестимат або норетистерон, пов’язані з нижчим ризиком ВТЕ. Інші препарати, такі як Ліндинет 20, можуть бути пов’язані з удвічі більшим рівнем такого ризику. Рішення про застосування будь-якого препарату замість лікарського засобу з більш низьким ризиком розвитку ВТЕ слід приймати тільки після обговорення з пацієнткою, щоб переконатися, що вона розуміє ризик ВТЕ при застосуванні препарату Ліндинет 20, усвідомлює вплив існуючих факторів ризику на імовірність виникнення ВТЕ, а також те, що ризик ВТЕ є найвищим протягом першого року застосування препарату. Існують також деякі свідчення того, що цей ризик збільшується при повторному призначенні КПК після перерви у застосуванні протягом ≥4 тиж.
Приблизно у двох із 10 000 жінок, які не застосовують КПК і не є вагітними, розвивається ВТЕ протягом одного року. Тим не менше, у будь-якої окремої жінки ризик може бути набагато вищим залежно від існуючих факторів ризику (див. інформацію нижче).
За оцінками1, у 9–12 жінок із 10 000, які застосовують КПК, що містять гестоден, розвивається ВТЕ протягом одного року; це можна порівняти з близько 6 випадками2 у жінок, які застосовують КПК, що містять левоноргестрел.
1Ці показники оцінювалися з сукупності даних епідеміологічних досліджень з використанням відносних ризиків для різних препаратів порівняно з КПК, що містять левоноргестрел.
2Середня точка діапазону 5–7 на 10 000 пацієнто-років, на основі відносного ризику для КПК, що містять левоноргестрел, порівняно з близько 2,3–3,6 у пацієнток, які не застосовували КПК.
В обох випадках частота ВТЕ на рік є нижчою, ніж частота ВТЕ, очікувана у період вагітності або у післяпологовий період.
ВТЕ може призводити до летальних наслідків у 1–2% випадків.
Надзвичайно рідко повідомляли про тромбоз в інших кровоносних судинах, наприклад артеріях і венах печінки, нирок, мезентеріальних судинах або судинах сітківки ока, у жінок, які застосовували КПК.
Кількість випадків ВТЕ на 10 000 жінок на рік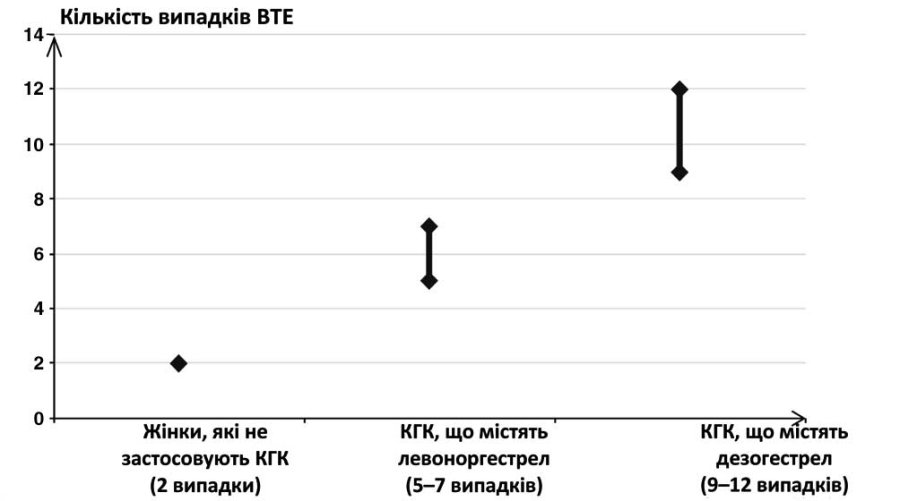
Фактори ризику для ВТЕ
Ризик венозних тромбоемболічних ускладнень у жінок, які застосовують КПК, може значно зростати у пацієнток, які мають додаткові фактори ризику, зокрема декілька факторів (табл. 1).
Ліндинет 20 протипоказаний, якщо у пацієнтки наявні декілька факторів ризику, які призводять до високого ризику венозного тромбозу (див. ПРОТИПОКАЗАННЯ). Якщо в жінки наявний більше ніж один фактор ризику, можливо, що підвищення ризику буде більшим, ніж сума окремих факторів — у цьому випадку слід зважити загальний ризик ВТЕ для пацієнтки. Якщо співвідношення користь/ризик вважається негативним, не слід призначати КПК (див. ПРОТИПОКАЗАННЯ).
Таблиця 1
Фактори ризику для ВТЕ
| Фактор ризику | Примітка |
| Ожиріння (індекс маси тіла (ІМТ) >30 кг/м2) | Ризик значно зростає при збільшенні ІМТ. Особливо важливо врахувати наявність інших факторів ризику |
| Тривала іммобілізація, значне хірургічне втручання, будь-яке хірургічне втручання на нижніх кінцівках або тазі, нейрохірургія або значна травма. Примітка: тимчасова іммобілізація, в тому числі авіаперельоти тривалістю >4 год, також можуть бути фактором ризику для ВТЕ, зокрема у жінок, які мають інші фактори ризику | У таких ситуаціях бажано припинити застосування пластиру/таблеток/кільця (у випадку планового хірургічного втручання — за 4 тиж до операції) та не відновлювати застосування раніше 2 тиж після повного відновлення рухливості. Для уникнення небажаної вагітності слід використовувати інший метод контрацепції. Якщо препарат Ліндинет 20 не було відмінено заздалегідь, слід розглянути можливість лікування антикоагулянтами |
| Ускладнений сімейний анамнез (випадки ВТЕ у братів чи сестер або батьків, особливо у відносно молодому віці, наприклад <50 років) | При підозрі на спадкову схильність жінку слід направити до спеціаліста для консультації перед прийняттям рішення про застосування будь-якого КПК |
| Інші медичні стани, пов’язані з ВТЕ | Рак, системний червоний вовчак, гемолітично-уремічний синдром, запальні захворювання кишечнику (хвороба Крона або виразковий коліт) та серпоподібно-клітинна анемія |
| Старший вік | Зокрема вік ≥35 років |
Немає єдиної думки щодо можливого впливу варикозного розширення вен та поверхневого тромбофлебіту на початок або прогресування венозного тромбозу.
Слід враховувати ризик тромбоемболії у період вагітності, зокрема протягом 6-тижневого періоду після пологів (інформація щодо застосування у період вагітності або годування грудьми наведена у розділі Застосування у період вагітності або годування грудьми).
Симптоми ВТЕ (тромбозу глибоких вен та емболії легеневої артерії)
У разі появи симптомів жінці рекомендується негайно звернутися за медичною допомогою та повідомити лікарю, що вона приймає КПК.
Симптоми тромбозу глибоких вен можуть включати:
- однобічний набряк ноги та/або стопи чи ділянки уздовж вени на нозі;
- біль або підвищена чутливість у нозі, що може відчуватися тільки при стоянні або ходьбі;
- відчуття жару в ураженій нозі; почервоніння або зміна кольору шкіри на нозі.
Симптоми тромбоемболії легеневої артерії (ТЕЛА) можуть включати:
- раптову задишку з нез’ясованої причини або прискорене дихання;
- раптовий кашель, можливо, з кровохарканням;
- гострий біль у грудях;
- тяжке запаморочення;
- швидке або нерегулярне серцебиття.
Деякі з цих симптомів (наприклад задишка, кашель) є неспецифічними та можуть бути неправильно інтерпретовані як більш поширені або менш тяжкі явища (наприклад інфекції дихальних шляхів).
Інші ознаки оклюзії судин можуть включати раптовий біль, набряк і появу синюватого кольору кінцівки.
Симптоми оклюзії судини ока можуть варіюватися від безболісної розмитості зору, яка може прогресувати до втрати зору. Іноді втрата зору може спостерігатися майже миттєво.
Ризик АТЕ
Епідеміологічні дослідження пов’язують застосування КПК з підвищеним ризиком АТЕ (інфаркту міокарда) або порушення мозкового кровообігу (наприклад транзиторної ішемічної атаки, інсульту). Артеріальні тромбоемболічні ускладнення можуть мати летальні наслідки.
Фактори ризику для АТЕ
Ризик артеріальних тромбоемболічних ускладнень або порушення мозкового кровообігу серед пацієнток, які приймають КПК, зростає у жінок, які мають фактори ризику (табл. 2). Ліндинет 20 протипоказаний, якщо пацієнтка має один серйозний фактор ризику або декілька факторів ризику АТЕ, що призводять до високого ризику АТЕ (див. ПРОТИПОКАЗАННЯ). Якщо в жінки наявний більше ніж один фактор ризику, можливо, що підвищення ризику буде більшим, ніж сума окремих факторів — у цьому випадку слід зважити загальний ризик АТЕ для пацієнтки. Якщо співвідношення користь/ризик вважається негативним, не слід призначати КПК (див. ПРОТИПОКАЗАННЯ).
Таблиця 2
Фактори ризику для АТЕ
| Фактор ризику | Примітка |
| Старший вік | Зокрема вік ≥35 років |
| Тютюнопаління | Жінкам слід порадити відмовитися від тютюнопаління, якщо вони бажають застосовувати КПК. Жінкам віком ≥35 років, які продовжують палити, слід настійно рекомендувати використовувати інший метод контрацепції |
| АГ | |
| Ожиріння (ІМТ>30 кг/м2) | Ризик значно зростає при збільшенні ІМТ. Особливо важливо врахувати наявність інших факторів ризику |
| Ускладнений сімейний анамнез (випадки АТЕ у братів чи сестер або батьків, особливо у відносно молодому віці, наприклад, до 50 років) | При підозрі на спадкову схильність жінку слід направити до спеціаліста для консультації перед прийняттям рішення про застосування будь-якого КПК |
| Мігрень | Підвищення частоти і тяжкості мігрені під час застосування КПК (що може бути продромальним станом або порушенням мозкового кровообігу) може стати причиною для негайної відміни препарату |
| Інші медичні стани, пов’язані з небажаними явищами з боку судин | Цукровий діабет, гіпергомоцистеїнемія, клапанна хвороба серця та фібриляція передсердь, дисліпопротеїнемія та системний червоний вовчак |
Симптоми АТЕ
У разі появи симптомів жінці рекомендується негайно звернутися за медичною допомогою та повідомити лікарю, що вона приймає КПК.
Симптоми порушення мозкового кровообігу можуть включати:
- раптове оніміння або слабкість обличчя, руки або ноги, особливо однобічні;
- раптове порушення ходьби, запаморочення, втрату рівноваги або координації;
- раптові сплутаність свідомості, порушення мовлення або розуміння;
- раптове погіршення зору одного або обох очей;
- раптовий, тяжкий або тривалий головний біль без визначеної причини;
- непритомність або зомління з судомами або без них.
Минущі симптоми вказують на транзиторну ішемічну атаку (ТІА).
Симптоми інфаркту міокарда (ІМ) можуть включати:
- біль, дискомфорт, відчуття стиснення, важкості, відчуття стиснення або важкості в грудях, руці або нижче грудини;
- відчуття дискомфорту, що віддає у спину, щелепу, горло, руку, шлунок;
- відчуття переповнення шлунка, порушення травлення або задуха;
- підвищене потовиділення, нудоту, блювання чи запаморочення;
- надзвичайну слабкість, тривожність або задишку;
- швидке або нерегулярне серцебиття.
Онкологічні захворювання
Найважливішим фактором ризику раку шийки матки є персистенція папіломавірусної інфекції (папіломавірус людини, ПВЛ). Результати деяких епідеміологічних досліджень свідчать, що тривале застосування КПК може бути пов’язане з підвищеним ризиком розвитку раку шийки матки у жінок, інфікованих папіломавірусом людини. Проте це твердження залишається суперечливим, оскільки не з’ясовано, наскільки результати цих досліджень враховують супутні фактори ризику (наприклад скринінг стану шийки матки або статеву поведінку, включаючи використання бар’єрних методів контрацепції).
Метааналіз 54 епідеміологічних досліджень свідчить про незначне підвищення відносного ризику (ВР 1,24) розвитку раку молочної залози у жінок, які застосовують КПК. Цей підвищений ризик поступово зникає протягом 10 років після припинення застосування КПК. Оскільки рак молочної залози зрідка виникає у жінок віком до 40 років, збільшення кількості випадків діагностики раку молочної залози у жінок, які застосовують або нещодавно застосовували пероральні контрацептиви, є незначним відносно рівня загального ризику раку молочної залози протягом життя. Результати цих досліджень не надають доказів існування причинно-наслідкового зв’язку.
Картина підвищеного ризику може пояснюватися як більш ранньою діагностикою раку молочної залози у жінок, які застосовують КПК, так і біологічною дією КПК або обома факторами. Відзначено, що рак молочної залози, виявлений у жінок, які будь-коли приймали КПК, клінічно менш виражений, ніж у тих, які ніколи не застосовували КПК.
У поодиноких випадках у жінок, які застосовують КПК, спостерігалися доброякісні, а ще рідше — злоякісні пухлини печінки, що в окремих випадках призводили до небезпечної для життя внутрішньочеревної кровотечі. У випадку скарг на сильний біль в епігастральній ділянці, збільшення печінки або у разі наявності ознак внутрішньочеревної кровотечі при диференційній діагностиці слід враховувати можливість наявності пухлини печінки при застосуванні пероральних контрацептивів.
Інші стани
Депресивний настрій і депресія є частими побічними реакціями при застосуванні гормональних контрацептивів (див. ПОБІЧНА ДІЯ). Депресія може бути тяжкою і є відомим фактором ризику суїцидальної поведінки та самогубства. Жінок слід інформувати про необхідність звернутися до лікаря у разі перепадів настрою і симптомів депресії, навіть якщо вони виникають невдовзі після початку лікування.
Жінкам з депресією в анамнезі, які застосовують КПК, необхідний ретельний нагляд та відміна препарату у випадку рецидиву депресії. Пацієнткам, у яких виникає тяжка депресія під час застосування КПК, необхідно припинити застосування препарату та призначити альтернативний метод контрацепції з метою визначення зв’язку з застосуванням препарату.
Жінки з гіпертригліцеридемією або наявністю цього порушення у сімейному анамнезі становлять групу підвищеного ризику розвитку гострого панкреатиту при застосуванні КПК.
Хоча повідомляли про незначне підвищення АТ у багатьох жінок, які приймають КПК, клінічно значуще підвищення АТ є рідкісним явищем. Проте, якщо тривала клінічно виражена АГ виникає під час застосування КПК, то буде слушним відмінити КПК та лікувати АГ. Якщо це доцільно, застосування КПК можна відновити після досягнення нормального АТ за допомогою антигіпертензивної терапії.
Повідомляли про виникнення або загострення зазначених нижче захворювань/станів у період вагітності та при застосуванні КПК, але їх взаємозв’язок із застосуванням КПК не є остаточно з’ясованим: жовтяниця та/або свербіж, пов’язаний із холестазом, утворення жовчних каменів, порфірія, системний червоний вовчак, гемолітично-уремічний синдром, хорея Сиденгама, герпес вагітних, втрата слуху, пов’язана з отосклерозом.
У жінок зі спадковим ангіоневротичним набряком екзогенні естрогени можуть спричинити чи посилити симптоми ангіоневротичного набряку.
При гострих або хронічних порушеннях функції печінки може виникнути необхідність припинити застосування КПК, поки показники функції печінки не повернуться до норми. При порушенні функції печінки метаболізм стероїдних гормонів може значно зменшитися. При рецидиві холестатичної жовтяниці та/або свербежу, що вперше виникли у період вагітності або попереднього застосування статевих гормонів, застосування КПК слід припинити.
Хоча КПК можуть впливати на периферичну інсулінорезистентність і толерантність до глюкози, немає даних щодо потреби змінювати терапевтичний режим жінкам із цукровим діабетом, які приймають низькодозовані КПК (що містять <0,05 мг етинілестрадіолу). Проте жінок із цукровим діабетом слід ретельно обстежувати у період застосування КПК.
Повідомляли про розвиток хвороби Крона та виразкового коліту у жінок, які застосовують КПК.
Іноді може виникати хлоазма, особливо у жінок із хлоазмою вагітних в анамнезі. Жінки, схильні до виникнення хлоазми, повинні уникати дії прямих сонячних променів або ультрафіолетового опромінювання у період застосування КПК.
Стани, що потребують особливої уваги.
Медичний огляд /консультація
До початку застосування препарату Ліндинет 20 необхідно зібрати детальний сімейний анамнез і провести загальний медичний та гінекологічний огляд пацієнтки. Такий огляд слід періодично повторювати. Такий медичний огляд повинен включати вимірювання АТ, обстеження молочних залоз, пальпацію живота та гінекологічне обстеження з цитологічним дослідженням, а також лабораторні аналізи.
Важливо звернути увагу жінки на інформацію щодо венозного та артеріального тромбозу, в тому числі ризику при застосуванні Ліндинет 20 порівняно з іншими КПК, симптоми ВТЕ та АТЕ, а також відомі фактори ризику та дії при підозрі на тромбоз.
Жінці варто порадити уважно прочитати інструкцію для медичного застосування лікарського засобу та дотримуватися вказаних порад. Частота та характер обстежень повинні базуватися на встановлених практичних рекомендаціях та бути адаптованими до конкретної жінки.
Жінок слід попередити, що лікарський засіб не захищає від захворювань, що передаються статевим шляхом, зокрема від ВІЛ-інфекції (СНІД).
Інша інформація.
Зниження ефективності
Ефективність КПК може знижуватися у випадку пропуску прийому таблетки (див. ЗАСТОСУВАННЯ), розладів з боку ШКТ (див. ЗАСТОСУВАННЯ) або одночасного застосування інших лікарських засобів (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Контроль скороченого циклу
При застосуванні будь-яких пероральних контрацептивів можуть спостерігатися міжменструальні кровотечі (кровомазання або проривні кровотечі), особливо протягом перших кількох місяців. Зважаючи на це, оцінку нерегулярних міжменструальних кровотеч можна проводити лише після періоду адаптації організму до препарату після трьох циклів застосування таблеток.
Якщо нерегулярні кров’янисті виділення зберігаються після періоду адаптації або з’являються після періоду регулярних циклів, слід розглянути негормональні причини кровотеч та відповідні діагностичні заходи з метою виключення наявності пухлин та вагітності. До діагностичних заходів можна включити кюретаж.
У деяких жінок може не настати менструальна кровотеча під час перерви у застосуванні препарату.
У разі застосування КПК відповідно до інструкцій у розділі ЗАСТОСУВАННЯ вагітність малоймовірна. Проте, якщо прийом препарату відбувався нерегулярно або якщо менструальні кровотечі відсутні протягом двох циклів, то перед продовженням застосування КПК необхідно виключити вагітність.
Педіатрична популяція. Ліндинет 20 рекомендований для застосовування тільки після першої менструації.
Пацієнти літнього віку. Застосування КПК після настання менопаузи не показане.
Порушення функції печінки. Ліндинет 20 протипоказаний для застосування жінкам із порушенням функції печінки (див. ПРОТИПОКАЗАННЯ).
Порушення функції нирок. Дані про застосування препарату пацієнтками з порушенням функції нирок відсутні.
Вплив на результати лабораторних та інших діагностичних досліджень. Застосування КПК може спричинити певні фізіологічні зміни, що можуть вплинути на результати деяких лабораторних досліджень, зокрема:
– біохімічні параметри функції печінки (у тому числі зниження рівня білірубіну та ЛФ), функції щитовидної залози (підвищення рівня загального T3 та T4 внаслідок підвищення рівня тироксин-зв’язуючого глобуліну (ТЗГ), зниження рівня захоплення вільного T3), функції надниркових залоз (підвищення рівня кортизолу в плазмі крові, підвищення рівня кортизол-зв’язуючого глобуліну, зниження рівня дегідроепіандростерону сульфату/ДГЕА-С/) та функції нирок (підвищення рівня креатиніну в плазмі крові та зниження показників кліренсу креатиніну);
– рівні білків (носіїв) у плазмі крові, таких як кортикостероїдзв’язуючий глобулін і ліпідні/ліпопротеїнові фракції;
– параметри метаболізму вуглеводів;
– параметри коагуляції та фібринолізу;
– зниження рівня фолатів у плазмі крові.
Зміни зазвичай залишаються у межах нормального лабораторного діапазону.
Підвищення АлАТ. У ході досліджень з участю пацієнток, які отримували лікування з приводу інфекції вірусу гепатиту С омбітасвіром/паритапревіром/ритонавіром і дасабувіром з рибавірином або без нього, відзначали підвищення активності трансамінази (АлАТ) більше ніж у 5 разів вище верхньої межі норми (ВМН) значно частіше у жінок, які приймали препарати, що містять етинілестрадіол, наприклад КГК (див. ПРОТИПОКАЗАННЯ і ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Цей лікарський засіб містить лактозу та сахарозу.
Пацієнтам із рідкісними спадковими проблемами непереносимості галактози, повним дефіцитом лактази або мальабсорбцією глюкози-галактози не слід приймати цей препарат.
Пацієнтам із рідкісними спадковими проблемами непереносимості фруктози, недостатністю сахарази-ізомальтази, мальабсорбцією глюкози-галактози не слід приймати цей препарат.
Цей лікарський засіб містить менше 1 ммоль (23 мг)/таблеку натрію, тобто практично вільний від натрію.
Застосування у період вагітності або годування грудьми
Вагітність. Перед початком застосування препарату Ліндинет 20 слід виключити вагітність.
У разі настання вагітності у період застосування перорального контрацептива його прийом слід негайно припинити.
Немає жодних переконливих доказів того, що естроген і прогестин, які містяться у КПК, можуть спричинити вади розвитку у дітей при випадковому настанні вагітності у період застосування КПК.
При повторному призначенні Ліндинет 20 слід враховувати підвищений ризик ВТЕ у післяпологовому періоді (див. ЗАСТОСУВАННЯ та ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
Годування грудьми. Повідомляли про виділення невеликої кількості стероїдів, які містяться у пероральних гормональних контрацептивах, та/або їх метаболітів у грудне молоко, а також про деякі побічні реакції у немовлят, включно з жовтяницею та збільшенням молочних залоз. Пероральні контрацептиви можуть впливати на лактацію, оскільки їх застосування може зменшити кількість грудного молока та змінити його склад.
Застосування КПК зазвичай не рекомендується до повного завершення грудного вигодовування.
Здатність впливати на швидкість реакції при керуванні транспортними засобами або іншими механізмами. Ліндинет 20 не має впливу або має незначний вплив на швидкість реакції при керуванні транспортними засобами або іншими механізмами.
Взаємодія з іншими лікарськими засобами
примітка. Слід звернутися до відповідних інструкцій для медичного застосування інших лікарських засобів, що застосовуються одночасно, для виявлення потенційних взаємодій.
Фармакодинамічні взаємодії
Одночасне застосування з лікарськими засобами, що містять омбітасвір/паритапревір/ритонавір і дасабувір, із рибавірином або без нього, може збільшити ризик підвищення АлАТ (див. ПРОТИПОКАЗАННЯ і ОСОБЛИВОСТІ ЗАСТОСУВАННЯ). Тому пацієнткам, які приймають Ліндинет 20, слід перейти на альтернативний метод контрацепції (наприклад, на контрацептивні препарати, що містять тільки прогестаген або негормональні методи) до початку терапії вищевказаними комбінованими лікарськими засобами. Застосування препарату Ліндинет 20 можна відновити через 2 тиж після завершення лікування цими комбінованими лікарськими засобами.
Фармакокінетичні взаємодії
Вплив інших лікарських засобів на Ліндинет 20. Можливі взаємодії з препаратами, які індукують мікросомальні ферменти, що можуть призвести до підвищення кліренсу статевих гормонів та спричинити проривні кровотечі та/або втрату ефективності контрацептива.
Лікування. Індукція ферментів може спостерігатися вже після декількох днів лікування. Максимальна індукція ферментів зазвичай спостерігається вже протягом декількох тижнів. Після припинення лікування індукція ензимів може спостерігатися протягом приблизно 4 тиж.
Короткочасне лікування. Жінкам, які отримують лікування індукторами ферментів, слід тимчасово використовувати бар’єрний метод або інший метод контрацепції додатково до застосування КПК. Бар’єрний метод слід використовувати протягом усього періоду лікування супутніми лікарськими засобами та протягом 28 днів після припинення такого лікування.
Якщо терапія препаратом — індуктором ферменту триває після закінчення таблеток в упаковці КПК, наступну упаковку КПК слід почати одразу після закінчення попередньої, без звичайної перерви у прийомі таблеток.
Довготривале лікування. Жінкам, які отримують тривале лікування, діючі речовини якого є індукторами ферментів, рекомендується інший надійний негормональний метод контрацепції.
У літературі повідомляли про такі випадки взаємодії.
Речовини, що збільшують кліренс КПК (зниження ефективності КПК через індукцію ферментів). Барбітурати, бозентан, карбамазепін, фенітоїн, примідон, рифампіцин і препарати для лікування ВІЛ — ритонавір, невірапін та ефаверенц; можлива також взаємодія із фелбаматом, гризеофульвіном, окскарбазепіном, топіраматом і препаратами, що містять звіробій (Hypericum perforatum).
Речовини з мінливим впливом на кліренс КПК. При одночасному застосуванні з КПК багато комбінацій інгібіторів протеази ВІЛ і ненуклеозидних інгібіторів зворотної транскриптази, включаючи комбінації з інгібіторами вірусу гепатиту С, можуть збільшувати або зменшувати концентрацію естрогену чи прогестинів у плазмі крові. Сумарний ефект цього впливу в деяких випадках може мати клінічне значення.
Таким чином, при одночасному застосуванні препаратів для лікування ВІЛ/вірусу гепатиту С слід звернутися до інструкції для медичного застосування таких препаратів, щоб виявити потенційні взаємодії та отримати відповідні рекомендації. У випадку сумнівів жінкам, які отримують терапію інгібіторами протеази чи ненуклеозидними інгібіторами зворотної транскриптази, рекомендується застосовувати додатковий бар’єрний метод контрацепції.
Вплив препарату Ліндинет 20 на інші лікарські засоби
Пероральні контрацептиви можуть впливати на метаболізм деяких інших діючих речовин. Відповідно, концентрації таких речовин у плазмі крові та тканинах можуть підвищуватися (наприклад циклоспорин, теофілін) або зменшуватися (наприклад, ламотриджин, тизанідин, левотироксин).
Передозування
симптоми передозування пероральних контрацептивів можуть включати нудоту, блювання, підвищену чутливість молочних залоз, запаморочення, біль у животі, сонливість/втомлюваність, у молодих дівчат може спостерігатися слабка вагінальна кровотеча. Специфічного антидоту не існує, лікування симптоматичне.
Умови зберігання
при температурі не вище 25 °С в оригінальній упаковці для захисту від впливу світла та вологи. Зберігати у недоступному для дітей місці.
