Отеки
Отеки — патологическое скопление жидкости в интерстициальном пространстве. В качестве синонимов используют понятия «эдема», «анасарка» (генерализованный отек всего тела), «асцит» (скопление жидкости в перитонеальной полости), «гидроторакс» (локализация отека в плевральной полости) и «гидроперикард» (невоспалительная жидкость — выпот — в полости сердечной сорочки).
Обычно существует равновесие между объемом жидкости, солей и белка, выходящих из капиллярного русла и в него же поступающих веществ. Низкомолекулярные соединения поступают в кровь через венозную петлю капилляра, высокомолекулярные соединения, прежде всего белки, всасываются через лимфатические капилляры. Основными механизмами появления отеков являются повышение венозного капиллярного давления, повышенная проницаемость капилляров, уменьшение лимфодренажа. В каждом единственном случае могут быть задействованы многие патогенетические факторы. Для ДД отеков важно определение их локализации, «холодности», «теплоты», изменение кожи над ними, распространенности, скорости появления и постоянства.
Генерализованные отеки свидетельствуют об общей патологии организма, чаще сердца или почек. Поэтому важна оценка этих органов для правильного установления диагноза (схема 33.1 и 33.2). Локальные отеки отмечают при местных нарушениях гемо- или лимфодинамики, хотя прежде всего следует исключить патологию глубоких вен (схема 33.3). Подробный сбор анамнеза, связь отеков с приемом лекарственных средств, образом жизни, пальпация, определение местной температуры много дают для установления диагноза. При оценке отеков следует учесть, что небольшие общие или местные отеки возможны у сравнительно большого количества людей при длительном пребывании в положении стоя или при длительном покое (поездка в автомобиле, перелет). Известна и предменструальная склонность к отекам. Артифициальные отеки отмечают при наложении давящих жгутов. Поэтому выявление борозды от давления повязки на бедре или плече наводит на правильную трактовку отека. Отек начинается точно ниже странгуляционной борозды. Отек возможен и после длительного механического раздражения. Иногда необходимо накладывать гипс, чтобы исключить манипуляции пациента и уже после исчезновения отека установить правильный диагноз. При высокогорных восхождениях, особенно у женщин, начиная с высоты 3000–4000 м возможны локальные отеки лица, тыльной стороны кистей и ног.
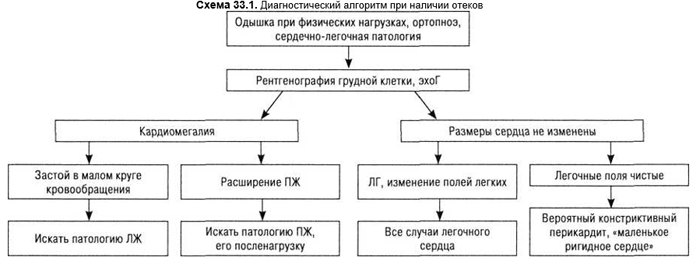
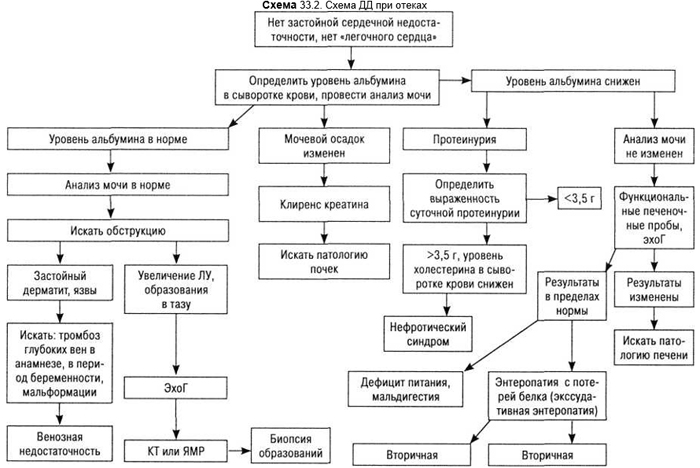
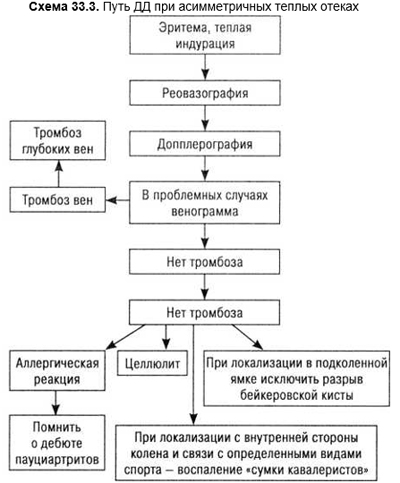
Таким образом для целей ДД возможно подразделение отеков на следующие виды:
- Асимметричный отек
А. Локальные причины
- Врожденные — амниотические тяжи, артериовенозные аневризмы. Наследственные — болезнь Милроя (Мейджа).
- Травматические — ушиб, растяжение, перелом.
- Инфекционные:
а) кожи и подкожной клетчатки — фурункул, карбункул, флегмона, абсцесс, эризепелоид;
б) глубоких тканей — остеомиелит, инфекция, вызванная клостридиями.
- Венозная обструкция:
а) тромбофлебит;
б) слабость сосудистой стенки, обусловливающая обратное давление, неистинная обструкция — варикоз вен;
в) давление снаружи — опухоль, аневризма.
- Лимфатическая обструкция:
а) в просвете сосуда — филярии, метастатическая карцинома;
б) в стенке — воспаление с последующей облитерацией;
в) давление извне (см. пункт 4 в);
г) послеоперационные;
д) при РА (очень редко).
- Укусы насекомых.
- Локальное воздействие избыточного тепла и холода — обморожение, солнечный ожог.
- Локальное воздействие раздражающих веществ, химикатов, контактная аллергия.
- Острая подагра. Острый артрит.
Б. Общие причины
Болезни, связанные с недостаточностью определенных веществ в питании. Токсические (воздействие различных препаратов).
Аллергические. Вазомоторные. Ангионевротический отек.
- Симметричный отек
- Причины, при которых отек носит универсальный характер — острый или хронический нефрит, ангионевротический отек, укусы насекомых, лекарственные препараты (кислота ацетилсалициловая, иодид калия, мышьяк), порок сердца, анкилостомиаз, голодные отеки, гипопротеинемия.
- Отек лица, шеи, рук.
Медиастинальные образования, медиастинальный фиброз, аневризма или тромбоз на уровне грудной клетки. Ангионевротический отек, аллергические дерматозы. Синдром Мелькерсона — Розенталя.
- Отек нижней части туловища и ног.
Отеки людей пожилого возраста. Ангионевротический отек. Некоторые случаи болезни Рейно. Отек в сочетании с полиневритом при болезни бери-бери. Болезнь Мильроя (врожденная наследственная лимфедема, или лимфедема I типа). Болезнь Мейджа (лимфедема II типа). Микседема.
Отеки при сердечной недостаточности
В то время как левожелудочковая недостаточность обусловливает застой в легких, а в исключительных случаях — отек легких, правожелудочковая недостаточность сопровождается повышением венозного давления. В результате повышение венулярного давления реабсорбция жидкости снижается. Наряду с повышением гидростатического давления при увеличении венозного давления, в генезе сердечных отеков имеет значение и снижение выделения хлорида натрия почками, что определяется как недостаточной плазменной перфузией с уменьшением объема клубочкового фильтрата, так и повышенной реабсорбцией натрия.
Затем присоединяется такой фактор, как повышенное лимфатическое давление. В запущенных стадиях из-за гипоксического повреждения печени развивается гипопротеинемия, что еще более усугубляет отеки. Развиваются отеки с типично легкообразующейся ямкой от давления. Отеки отмечают прежде всего в нижерасположенных отделах тела. У способных к передвижению — это ноги, у лежачих пациентов — спина и ягодицы. Решающим для заключения о наличии у больного именно кардиальных отеков является определение патологии сердца, тип и выраженность которой, по мнению врача, соответствует выявленной недостаточности кровообращения.
Гипопротеинемические отеки
Безбелковые отеки (в противоположность сердечным) мало зависят от положения тела. Прежде всего отекают лицо, веки, периорбитальные ткани. Отеки мягкие, отечные ткани легко вдавливаются. Основным для заключения о наличии гипопротеинемических отеков является уровень белка плазмы крови и соотношение его фракций. При снижении общего белка до 50 г/л, в том числе альбумина до 15–25 г/л появление гипропротеинемических отеков становится неизбежным. При снижении уровня альбумина до 2 г/л и ниже резко повышается вероятность тромбозов, поскольку параллельно снижается содержание антитромбина III. Наиболее значимой причиной гипопротеинемических отеков в наших условиях является нефротический синдром, проявляющийся преимущественным снижением уровня альбуминов, в меньшей степени крупнодисперсных белков (альфа-2 и бета-глобулина), гиперхолестеринемией, значительной протеинурией. Имеет значение и повреждение стенки капилляров с повышением ее проницаемости, а также задержка натрия (причины и проявления нефротического синдрома см. в главе Почечный и мочевой синдромы).
Следующей причиной гипопротеинемических отеков является патология печени, обусловливающая недостаточный синтез альбуминов. Имеет значение и повышение давления в нижней полой вене за счет поддавливания ее печенью и асцитической жидкостью.
Голодные отеки также рассматривают как безбелковые. Генез их сложнее, чем только дефицит белков, поскольку одновременно изменяется электролитный обмен, нарушается проницаемость капиллярной стенки. Кроме общественно-социальных причин голода как условия развития безбелковых отеков, имеет значение тип индивидуального питания. В наших условиях причиной гипопротеинемических отеков может быть алкоголизм. В развивающихся странах вариантом безбелковых отеков является квашиоркор — безбелковое состояние и авитаминоз у детей после прекращения грудного вскармливания.
Гипопротеинемические отеки — ведущий симптом экссудативной энтеропатии. Они обусловлены большой потерей белка в просвет кишки, причем, в отличие от нефротического варианта, теряются и крупномолекулярные белки. Диагноз «синдром экссудативной энтеропатии» может быть подтвержден определением в кале количества меченого Сr51 альбумина после его внутривенного введения. Экссудативная энтеропатия возможна при неспецифическом язвенном колите, при полипозе, гипертрофической гастропатии (синдром Менетрие), идиопатическом спру. Повышение давления в лимфатических отводящих сосудах с повышенным пропотеванием белка в просвет кишечника отмечают при блокаде оттока лимфы опухолью. Близкий патогенетический механизм задействован при врожденной кишечной лимфангиоэктазии, проявляющейся только во взрослом возрасте. Недостаточность клапанов лимфатических сосудов приводит к вытеканию лимфы в просвет кишечника.
Отеки при гломерулонефрите
Этот тип отеков напоминает гипопротеинемический. Отеки располагаются преимущественно на лице, отечные ткани бледны, легко вдавливаются. Отек обусловлен нарушением проницаемости стенок капилляров, особенно капилляров гломерул. Повышенная проницаемость проявляется протеинурией и эритроцитурией. Происходит уменьшение выведения натрия с мочой.
Отеки при эндокринной патологии
В этой группе особенно известна микседема. Обусловлена повышенным переходом альбумина в ткани. Микседема появляется прежде всего периорбитально. После надавливания пальцем ямки практически не остается. В запущенных стадиях, при явных указаниях в анамнезе на струмэктомию, лечение радиоактивным йодом, диагноз не вызывает сомнений, но затруднен при малосимптомных вариантах. Непонятная общая утомляемость, увеличение массы тела, зябкость, сонливость, сухая кожа, снижение вольтажа на ЭКГ являются основанием для гормональных исследований.
Очень редко микседема проявляется только периорбитально и сочетается с красноватым окрашиванием кожи. Такой вариант связан с гиперфункцией щитовидной железы и отмечают параллельно с другими проявлениями тиреотоксикоза.
Гормональные отеки наблюдаются также при гиперальдостеронизме, при передозировке минералкортикоидов (лечение при болезни Аддисона) или при злоупотреблении лакричным (солодковым) корнем, обладающим минералкортикоидным эффектом.
Отеки при склеродермии (прогрессирующем системном склерозе) и склеродеме Бушке
Отеки при склеродермии плотные, индурационные, холодные, больные закованы ими как в кирасу. Завершаются склерозом тканей. Отеки при склеродеме Бушке располагаются на лице периорбитально, на верхнем плечевом поясе, редко на других участках тела, более теплые, розоватые, менее плотные. Благоприятно реагируют на кортикостероидную терапию.
Отеки при нарушениях электролитного обмена
Возможны при избыточном введении гипотонических и гипертонических жидкостей, что обусловливает увеличение объема экстравазальной жидкости.
При злоупотреблении мочегонными, что типично для женщин, патологически озабоченных своей массой тела, после отмены мочегонных развиваются отеки. Пациенты вновь начинают принимать мочегонные. Формируется порочный круг. После решительной отмены мочегонных отеки исчезают через неделю–несколько месяцев. Тогда же нормализуется уровень калия и ренина в плазме крови.
Гипокалиемические отеки развиваются при хроническом употреблении мочегонных, коррелируя с общей адинамией и типичными изменениями на ЭКГ.
Отеки при сахарном диабете
Пациенты с сахарным диабетом склонны к отекам даже без гломерулосклероза с нефротическим синдромом. Отеки появляются преимущественно на ногах. Они объясняются повреждением стенок капилляров с их повышенной проницаемостью, что подтверждается флюоресцентной видеомикроскопией.
Медикаментозно обусловленные отеки могут появиться при применении гормонов коры надпочечников, гидралазина, метилдопы, фенилбутазона, антагонистов ионов кальция.
Отеки при врожденной ангиодисплазии развиваются при ангиомах, артериовенозных свищах, аплазии или гипоплазии лимфатических коллекторов. Необходимо дифференцировать с парциальным гигантизмом.
Венозные отеки
При остро развившемся тромбозе глубоких вен появляется субфасциальный отек, реже эпифасциальный. В положении стоя он проявляется интенсивной ливедной окраской конечности. Хорошо просматриваются застойные переполненные вены. После завершения острой фазы в течение месяцев и даже лет формируется хроническая венозная недостаточность, проявляющаяся отеками в положении сидя или стоя.
Лимфатические отеки
В противоположность «болезненным толстым синим ногам» при венозных отеках, лимфатические отеки — «безболезненные толстые белые ноги». Лимфатические отеки средней степени плотности, при хроническом существовании плотные. В классическом варианте начинаются с подушкообразного утолщения тыла стоп. Затем нога утолщается, напоминая столб.
Первичный лимфатический отек
Причиной первичного лимфатического отека является врожденная патология лимфатических сосудов. Нередко она развивается в рамках общей ангиодисплазии. В 80% случаев первичные лимфатические отеки отмечают у женщин. В 70–90% случаев этот вид отеков развивается в возрасте до 40 лет.
Лимфатические отеки кистей и параорбитальных тканей, сочетающиеся с анамнестически установленной увеличенной массой тела и ростом при рождении, известны как синдром Вевера — Смита.
Односторонний лимфатический отек ноги у детей — синдром Нонне — Милроя, передающийся по а/д типу. Проявляется отеками ног, не распространяющимися выше паховой связки, холестазом или лимфоангиоэктазиями тонкой кишки. Гипопротеинемия из-за потери альбуминов развивается очень редко. Обусловлен гипоплазией или гиперплазией лимфатических капилляров.
Отек по типу рейтуз — синдром Мейге. Большинство врожденных лимфатических отеков данного типа спорадичны. Отек начинается односторонне в постпубертатном возрасте. В 1/2 случаев позже отекает и вторая конечность.
В зависимости от степени тяжести заболевания выделяют три степени отеков: 1) обратимые отеки (исчезают ночью); 2) необратимые отеки (не исчезают ночью); 3) слоновость.
Диагноз «первичный лимфатический отек» подтверждается данными исследования лимфатических сосудов. Для этого в межпальцевый промежуток вводят специальный краситель. После чего в контрастированный лимфатический сосуд — водный раствор (профилактика «масляной пневмонии») рентген-контрастного препарата. Если в нижней части бедра визуализируются менее 4–6 лимфатических сосудов, а в верхней части бедра — менее 8–12, говорят о гипоплазии лимфатических сосудов. Полную агенезию лимфатических сосудов, как и их варикозное расширение, отмечают реже.
Хилезный лимфатический отек — особая форма первичного лимфатического отека. При нем клапанная недостаточность достигает цистерны, так что хилезная жидкость ретроградно поступает из кишечника. Развиваются отеки половых органов и ног. Выпячивания в области естественных грыжевых отверстий могут симулировать развитие грыжи. Иногда хилезная молочнообразная жидкость опорожняется наружу через микросвищи или может скапливаться в хилезные кисты.
При синдроме «желтых ногтей» наряду с лимфатическими отеками конечностей выявляют выпот в плевральную полость.
Дифференцировать врожденные первичные лимфатические отеки конечностей необходимо с парциальным гигантизмом. При последнем состоянии конечность теплая, увеличена симметрично, нет признаков отека.
Вторичные лимфатические отеки
Если лимфатический отек формируется у пациента в возрасте старше 40 лет, то, как правило, можно говорить о вторичном отеке. Чаще он обусловлен опухолью органов малого таза, злокачественными поражениями ЛУ, удалением ЛУ при опухолях, травмами паховой области и медиальной зоны коленного сустава, облучением области таза и паха, тропической паразитарной инфекцией — филляриями (вухериями) и бругиозами. Лимфатические отеки способны вызвать хронические неспецифические инфекции с облитерирующим лимфангиитом. Вторичные отеки развиваются от проксимальных к дистальным отделам. В то время как при первичных отеках распространение обратное. Исключение представляет высокая аплазия — гипоплазия тазовых и парааортальных путей лимфооттока с краниокаудальным направлением распространения отека. Только при исключении всех причин вторичных лимфатических отеков можно говорить о первичных отеках.
Наиболее частым осложнением вторичных лимфатических отеков является рожа (эризепелоид), что легко диагностируют по местным (яркая ползущая гиперемия с местной гипертермией, появление воспалительного отека) и общим симптомам (клинико-лабораторные признаки общей гнойной инфекции). Другими осложнениями являются образование свищей и крайне злокачественной опухоли — ангиопластической саркомы (синдром Стюарта — Тривса).
Липедему выявляют почти исключительно у женщин. Обе ноги симметрично утолщаются. Отеки плотные, болезненные при пальпации. Часто сочетаются с общим ожирением. Кожа может быть изменена по типу «апельсиновой корочки» (целлюлит). В противоположность лимфатическому отеку тыльная сторона стопы не изменена.
Воспалительные отеки при бактериальной инфекции характеризуются классическими признаками воспаления. Наряду с этим возможны отеки при паразитозе. Из них наиболее известен лоаоз (Лоа-лоа, калабарская опухоль). Вызывается нематодами, распространенными в тропических лесах Западной и Центральной Африки. Резервуар в природе — человек и низшие приматы. После внедрения паразита в организм человека развивается общая аллергическая реакция, которая вскоре проходит. Через 1–3 года появляются типичные признаки лоаоза: калабарский отек (опухоль), подкожная и внутриглазная миграция возбудителя, гиперэозинофилия до 60–90%. Отек — самый постоянный признак болезни. Появляется внезапно на любом участке тела, преходящий, ограниченный, в виде укуса осы, «куриного яйца». Может достигать 10–20 см в диаметре. Безболезненный, ямки при надавливании не остается. Кожа над отеком не изменена. В течение нескольких дней или недель исчезает самостоятельно. Калабарский отек может возникнуть через много лет после выезда из эндемичного района. Диагноз устанавливают при выявлении паразита (филлярии), располагающегося подкожно, в уретре или внутриглазнично, по реакции связывания комплемента.
Боррелиоз приводит к хроническому атрофическому дерматиту, который в преатрофической фазе проявляется отеками, симулирующими тромбоз вен, артрит, лимфатический отек, множественные артериовенозные свищи. На этом этапе диагноз крайне затруднен. В атрофической фазе проявляется пергаментностью атрофированной кожи.
Аллергические отеки известны летучестью, сочетанием с эозинофилией, зудом, покраснением и повышением температуры кожных покровов. Во многих случаях удается определить аллерген. Рецидивирующие аллергические отеки лица и губ необходимо дифференцировать с синдромом Мелькерсона — Розенталя (рецидивирующий отек лица, парез лицевого нерва, складчатый язык, а/д тип передачи с различной экспрессивностью). Синдром проявляется, как правило, в детстве. Не у всех пациентов отмечают полную триаду. Отек губ может быть одно- или двусторонним, захватывать одну или две губы. В процесс могут быть вовлечены нос, веки, грудная клетка, ягодицы. Отек может предшествовать, появляться с параличом лицевого нерва или следовать за ним. Отек и паралич лицевого нерва носят рецидивирующий характер. Описывают различные неврологические симптомы: парестезии, головная боль, гипергидроз, блефароспазм. Возможна ассоциация синдрома Мелькерсона — Розенталя с болезнью Ходжкина. Нами отмечено сочетание синдрома Мелькерсона — Розенталя в одном случае с миастеническим синдромом и синдромом преждевременного полового созревания, в другом — в сочетании миопатического синдрома и марфаноидного состояния.
Складчатый язык отмечают в 1/3 случаев. Изменения языка иногда ограничиваются глубокой срединной бороздой. Гистологически определяют гранулематозные изменения, на основе которых синдром подразделяют на две группы: саркоидный и лимфэдематозный тип.
Гистологически синдром Мелькерсона — Розенталя подобен синдрому Ашера, в связи с чем некоторые исследователи объединяют их в одну группу. Клинически их также трудно различить. При синдроме Ашера в процесс чаще вовлекается верхняя губа.
Паралич лицевого нерва и отек лица отмечают и при синдроме Хирворда — Гилфорда. Однако увеит и локализация отеков в области околоушной железы отличает последний.
Ангионевротический отек Квинке обусловлен наследственным и приобретенным дефицитом C1-ингибитора. В случае наследственного варианта — а/д заболевание, наиболее часто развивающееся из всех врожденных дефицитов комплемента. Известно три типа синдрома. Наследственный ангионевротический отек 1-го типа (85%) — страдает продукция C1-ингибитора, 2-го типа (15%) — продукция не изменена, но нарушена функция, 3-го типа (менее 1%)— связывание ингибитора с альбуминами крови. Сыворотка крови больных обладает низкой гемолитической активностью (СН50), низкой концентрацией С4 и С2, нормальным уровнем C1q и С3. Отеки развиваются не только на поверхностных тканях, но возможны отек кишечника, гортани и других органов с вытекающей из этого клиникой и возможными исходами. Провоцирующими факторами ангионевротического отека являются небольшие травмы, стресс, инфекция, аллергены. Приобретенные формы ангионевротического отека развиваются при эндотоксическом шоке.
Близко к ангионевротическому отеку стоит пароксизмальный ангионевротический отек. У пациентов выявляют моноклональный парапротеин типа IgG. Повышенная проницаемость капилляров при этом бывает обусловлена цитокинами. Тип наследования не известен. Проявляется рецидивирующими отеками конечностей, ощущением жажды, тахикардией, гипотензией, гиповолемией, ортостатическим коллапсом и даже шоком.
Ишемические и постишемические отеки обусловлены ишемическим повреждением стенки капилляров. После реканализации артериального препятствия артериальный поток обусловливает резкое повышение давления в предварительно поврежденном капилляре с развитием обратимых постишемических отеков.
Идиопатические отеки
В ряде случаев не удается установить причину отеков. Такие варианты получили название идиопатических.
Основные проявления отеков различного генеза приведены в табл. 33.1.
Таблица 33.1
ДД-признаки различных отеков
| Заболевание | Время появления и характер отека | Локализация отека | Дополнительные критерии |
| Острый тромбоз глубоких вен | Возникает при развитии тромбоза, носит нарастающий характер в первые дни и затем становится постоянным | Голень или голень + бедро (в зависимости от уровня тромбоза) | • Отек развивается внезапно
• Сопровождается болью • Поражение чаще одностороннее • Варикозное расширение вен редко |
| Хроническая венозная недостаточность
Варикозная болезнь |
Во второй половине дня, преходящий | Окололодыжечная зона, нижняя треть голени | • Характерно варикозное расширение вен
• Часто двустороннее поражение |
| Посттромбофлебитическая болезнь | Постоянный | Голень или голень + бедро (в зависимости от уровня предшествовавшего тромбоза) | • Варикозное расширение вен появляется спустя несколько лет от начала заболевания
• Поражение чаще одностороннее |
| Лимфедема | Во второй половине дня (начальные стадии), впоследствие становится постоянным | Стопа и голень (бедро отекает при III–IV стадии заболевания) | • Обычно одностороннее поражение
• Варикозное расширение вен редко |
| Флеболимфедема | Во второй половине дня, преходящий (постоянный только при ПТФБ) | Стопа и нижняя треть голени (при ПТФБ может отекать вся конечность) | • Характерно варикозное расширение вен
• Трофические расстройства часто • Двустороннее поражение часто |
| Костно-суставная патология | Появляется в острый период, впоследствие регрессирует | В области пораженного сустава | • Выраженный болевой синдром с ограничением движения в суставах
• Плоскостопие, Hallux valgus |
| Заболевания внутренних органов | Время появления отека зависит от выраженности основной патологии, отек постоянный | Дистальные отделы голени | • Всегда двустороннее поражение
• Выраженные признаки основной патологии |
| Хроническая артериальная недостаточность | При критической ишемии, отек постоянный субфасциальный | Голень (никогда не отекает бедро) | • Большинство пациентов мужчины,
• Всегда наявны признаки артериальной ишемии |
| Идиопатические ортостатические отеки | В вертикальном положении, преходящий | Дистальные отделы голени | • Отмечают у женщин в возрасте 20–30 лет |
ПТФБ — посттромбофлебитическая болезнь